慢性心力衰竭(chronic heart failure,CHF)是一种在老年冠状动脉粥样硬化性心脏病(coronary heart disease,CHD)患者中常见的心脏结构和(或)功能发生持续性进展最终导致心输出量减少的终末期心脏疾病。因患者疾病症状有心悸、下肢水肿、气短、呼吸困难和体力不支等表现,使得患者运动耐受力降低,常规的限制诱因、卧床休息、服用改善循环药物、调整生活方式等治疗有助于患者症状的改善和心脏功能的保护,但同时也导致患者自我行为能力的降低和运动恐惧的发生,在循证医学模式的要求下,对CHD合并CHF患者进行心脏康复运动更有利于心肺功能和运动耐量的提高,而具有安全、要求低、简单、对心脏负荷小等优势的步行运动,能够提升患者的体质和肌肉耐力,增加回心血量和肺活量,起到恢复心脏功能的作用。时机理论是根据疾病不同发展阶段的特殊需求进行研究,依据医疗相关信息教育措施的实施来满足患者和(或)其照顾者的动态变化需求,从而实现护理质量和患者生存质量的提高。本文旨在通过对时机理论进行学习和探索,制定出合适的步行运动护理方案,以期有助于运动能力、心脏功能和再次住院率的改善,现报告如下。
1 资料与方法
1.1 临床资料
选择2021年3月至2022年3月西安大兴医院收治的160例老年CHD合并CHF患者作为研究对象,随机数字表法将其均分为观察组(80例)和对照组(80例)。观察组男性42例,女性38例;年龄61~85岁,平均(75±8)岁;病程4.9~8.8年,平均 (7.8±2.7)年;纽约心脏病协会(NYHA)心功能分级Ⅱ 级15例,Ⅲ级65例。对照组男性43例,女性37例;年龄63~86岁,平均(76±8)岁;病程5.0~11.1年,平均(8.0±2.7)年;NYHA心功能分级Ⅱ级17例,Ⅲ级63例。2组患者在性别构成、年龄、病程和心功能分级等一般基线资料方面比较差异无统计学意义(P>0.05)。纳入标准:①CHF诊断按照欧洲心脏病协会(ESC)于2021年制定的《2021ESC急慢性心力衰竭诊断和治疗指南》中的相关规定;②年龄在60岁以上;③NYHA心功能分级达到Ⅱ~Ⅲ级,接受规范化临床药物治疗;④生命体征平稳且双下肢功能无障碍;⑤认知正常,能进行正常沟通。排除标准:①有中国康复医学会心血管病预防与康复专业委员会编写并修订的《慢性稳定性心力衰竭运动康复中国专家共识》中列举的有关运动试验和训练禁忌证者;②伴有终末期肿瘤或无法自主进行活动者;③伴有呼吸衰竭、肺源性心脏病等严重肺脏疾病者;④不能顺利完成问卷调查者。本研究经我院医学伦理委员会批准(伦理编号:2021075),患者或家属均知情同意并签署知情同意书。
1.2 方法
2组患者均予以利尿剂、洋地黄类强心剂、血管紧张素转换酶抑制剂、β-受体阻滞剂等常规CHF药物治疗,嘱患者注意休息,戒烟酒、低钠清淡易消化饮食、控制体质量、调节生活方式等常规护理。
1.2.1 对照组:
在常规治疗和护理基础上,予以入院后的常规心内科健康宣教,向患者及其家属详细讲解心脏运动康复的重要性和必要性,疏解患者运动恐惧情绪,促使其积极进行运动康复训练,运动方式请患者结合自己的喜好和身体情况进行选择,注意安全,做好防护,不强调具体运动方式、时间、频率和强度。出院前再次进行相关内容强化,出院时发放家庭运动康复指导管理手册,对相关知识进行补充,出院后1个月内实施每周进行电话随访1次,出院1个月后改成每2周进行电话随访1次,随访内容包括患者现状、服用药物、运动形式和时间等情况,根据患者的具体问题进行相应的针对性指导以提高护理质量。
1.2.2 观察组:
在常规治疗和护理基础上,在时机 理论指导下,根据患者的具体运动情况及不同阶段的身体状态进行分阶段步行运动方案的制定和调整,具体如下:(1)组建小组:由主治医师、高级别护师和主管护师各1名、护士2名,5名成员组建形成干预小组,对干预小组成员进行专业知识的统一培训,做到熟知步行运动方案的适应证,能对患者病情作出评估,清楚步行运动训练的步骤,能及时处理并发症,定期进行健康教育和心理疏导,明确研究的观察指标,及时有效进行出院后随访。主治医师负责分阶段步行方案的随时调整以以保证运动方案不会给患者身体带来不适而有利于提高患者运动配合度,护理人员对步行运动方案进行落实和随访及数据记录整理。培训结束后,对所有成员进行相关专业内容的考核,考核合格后方可开始研究。(2)干预方案:①疾病发生和诊断阶段;从疾病发生的病因着手进行疾病知识和治疗方法等内容的宣教,详细讲解步行运动康复对心脏的好处,共同制定步行运动参与计划,协助进行床上和床边活动,辅助患者进行踝关节和膝关节等肢体关节的被动活动,视情况逐渐进行肢体关节的主动活动训练,逐步协助进行室内步行训练100~150m,有不适症状时及时结束步行运动。②疾病稳定阶段:教会患者如何进行脉搏计数及如何以节省体力的方式进行步行运动,与呼吸训练相结合,指导进行病房外平直走廊步行训练150~300m,2次/d,逐步增加至病房外步行300~400m,以患者能耐受和无不适为宜,时间控制在15~20min,注意心率和脉搏的变化情况,若出现胸闷、胸痛、心悸、气喘和面色苍白等现象,立即终止步行并联系医师。③出院准备阶段:对患者进行6min步行试验(6MWT),采用心率与Borgscale自感劳累分级评分相结合进行患者目标心率评估和步行运动强度控制,对患者的运动依从性进行评估,进行出院后相关事项指导,再次向患者及其家属进行步行运动方法、强度、频率、时间和注意事项等内容的详细讲解,及时进行心理疏导和问题解答以增强患者运动依从性及长期坚持步行的信心。④调整阶段:通过视频电话等形式了解患者的整体状态,再根据具体情况进行运动频率和时间的逐步增加,每次步行运功前先以慢走和伸展活动等方式进行充分热身5~10min,以每次步行1500~2000步、每周2~3次、时间控制在25~40min为基础,待身体适应该强度后,再逐渐增加至每次步行2000~3000步,连续进行步行运动10~20min后,休息5min左右再继续,结束运动后再进行5~10min缓慢步行恢复运动,以患者无明显疲劳感和其他异样为宜。全程需要照护者进行陪同,备急救药品,步行结束后避免着凉并及时补充液体。⑤适应期阶段:对患者进行随访时鼓励其坚持进行规律步行运动,合理确定步行时间。每次步行运动前,先做一遍简单的热身操后进行慢走5~10min,再进行20~30min的快走运动,然后进行10~15min慢走放松运动,保持运动习惯,结合心功能情况确定好运动强度,步行运动心率在该阶段应达到设定的目标心率。步行运动过程中仍然需要家属进行陪伴,且家属还应做好日常监督训练工作以保证运动效果。
1.3 观察指标
比较2组患者干预前后运动能力、运动自我效能感、心功能指标和再住院率及心源性死亡率间的差异。(1)运动能力:在出院前3d和干预6个月后,分别对患者进行6MWT检测,测试前禁止患者进行剧烈运动,要求患者在护理人员的监督下以最快的速度在平直走廊进行来回行走记录6min的步行距离,每位患者进行2次评估后再取平均值,步行距离的长短与患者有氧耐力和心功能成正比。(2)运动自我效能感:采用包含时间安排效能、任务效能和应对效能3个维度的汉化多维度运动自我效能量表(MSES)进行评价,每个维度中含有3个条目,以0~10分计分,得分与运动自我效能感呈正比。(3)心功能指标:采用左心室收缩末期内径(LVESD)、左心室舒张末期内径(LVEDD)和射血分数(EF)进行心室重构功能评价。(4)再住院率及心源性死亡率:每周坚持电话随访,统计2组患者6个月后因CHF而再住院和发生心源性死亡的概率。
1.4 统计学分析
采用SPSS 25.0软件进行统计分析。计量资料用x±s表示,2组间比较行t检验。计数资料用例数(%)表示,2组间比较行χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 2组患者运动能力和运动自我效能感比较
2组患者干预前运动自我效能感得分比较差异无统计学意义(P>0.05);而观察组患者在出院前3d的6MWT大于对照组,2组间比较差异有明显统计学意义(P<0.05)。干预6个月后,2组患者6MWT均较出院前3d明显增加,运动自我效能感得分也较干预前明显增加,且观察组增加更显著,组间和组内比较差异均有统计学意义(P<0.05)。见表1。
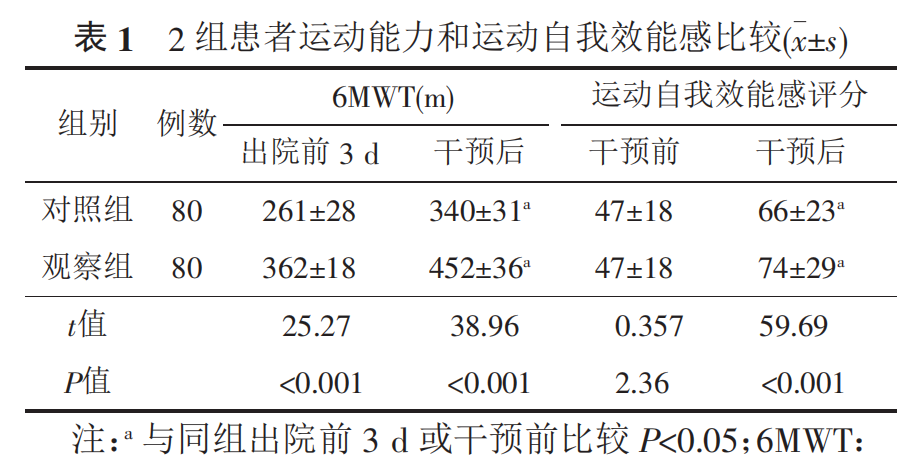
2.2 2组患者心功能指标比较
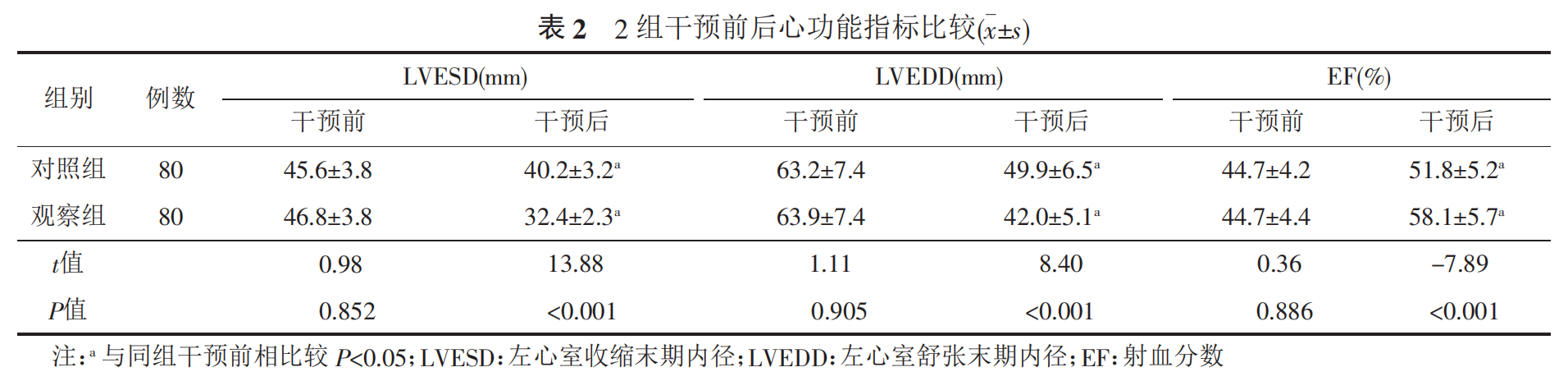
2组患者干预前的LVESD、LVEDD和EF水平比较差异无统计学意义(P>0.05)。干预6个月后,2组患者LVESD、LVEDD水平较干预前均明显降低,而EF水平较干预前明显升高,且观察组LVESD、LVEDD水平降低和EF水平升高更显著,组间和组内比较差异均有统计学意义(P<0.05)。见表2。
2.3 2组患者再住院率及心源性死亡率比较
观察组患者在6个月随访期间因CHF再住院率明显低于对照组,2组间比较差异有统计学意义(P<0.05),而心源性死亡率虽然低于对照组,但组间比较差异无明显统计学意义(p>0.05)。见表3。

3 讨论
老年CHF患者常因疾病所致的呼吸困难、疲乏无力和运动耐量降低等临床症状而影响了日常生活,尽管近年来进步的医疗治疗手段降低了患者的病死率,但疾病治疗的漫长过程产生的心理负担及年龄所致的生理机能减弱,患者容易在疾病发作—控制—发作的循环中不断再次入院治疗并发生进行性心功能恶化,卧床休息因能提高患者的心输出量使得症状缓解而导致患者认为其自身不具备日常体力活动能力,进一步加重运动耐量降低及导致肌肉萎缩、血栓形成、褥疮和便秘等并发症的发生阻碍了患者心脏运动康复进程,降低了患者及其家庭的生活质量,而早期合适的运动康复对于改善患者的心肺功能、减少诱发疾病发作的危险因素和提高生命质量具有重要意义。
时机理论提出后,以其为框架构建的干预方案被用于急性脑卒中、CHF、肝衰竭、肿瘤等患者的护理中并取得了较好的效果。随着运动康复对CHF的积极作用被越来越重视后,而老年CHF患者的运动康复方式主要有耐力训练、柔韧性训练和阻力训练等,其中以步行、骑车为主的耐力训练能够较大限度地增加患者的最大氧耗量,学者们开始从时机理论框架着手研究运动对CHF患者的干预效果。许可彩等基于时机理论构建了从出院阶段开始进行干预的步行训练方案在老年CHF患者中的应用效果,结果发现基于时机理论的步行训练能够明显改善患者的手握力、下肢肌力、平衡能力和有氧耐力及运动自我效能,提示充分考虑了患者不同疾病阶段运动方式和安全性特点的时机理论指导下步行训练具有个体化优势,有利于患者运动信心的增加和训练依从性的保证。与许可彩等的稍有不同,本研究构建的方案在时机理论指导下,从患者入院开始即进行步行运动干预,在急性期考虑患者的机体功能,以床上的辅助性被动运动和床旁运动为主,为后续患者的走廊平直步行训练打基础,通过出院前和干预6个月后的6MWT步行距离结果可发现:2组患者干预前的运动自我效能感得分比较无明显统计学意义,观察组患者在出院前3d的6MWT长于对照组,干预6个月后的2组患者6MWT均较出院前3d明显增加,运动自我效能感得分也较干预前明显增加,且观察组增加更显著,表明运动康复有助于患者运动功能的改善,时机理论下步行运动效果更加显著,这可能与分阶段干预更加关注了患者的疾病特点和心理变化,及时对患者进行了相关指导和情绪舒缓从而促进了患者的步行运动积极性有关。
心脏LVESD和LVEDD能够反映左心室的收缩和舒张功能,数值的异常增大分别提示心脏射血能力不足和肺静脉新鲜血液无法正常进入心房和心室,心脏EF是公认的反映心脏泵功能的指标,其水平提示着左心室的整体收缩能力。本研究结果显示,2组患者干预前LVESD、LVEDD和EF水平比较差异无统计学意义,干预6个月后的2组患者LVESD、LVEDD水平较干预前均明显降低,而EF水平较干预前明显升高,且观察组LVESD、LVEDD水平降低和EF水平升高更显著,表明时机理论下步行运动护理方案能够有效改善心室重构,心脏功能得到了一定程度的恢复,原因可能与步行运动能够改善患者的机体免疫状态,抑制血管炎症反应的进展,减少血管内皮细胞损伤,增加心肌供血量,改善心脏循环状态和提高心肌耐受力等有关。
本研究通过随访发现,观察组患者在6个月随访期间因CHF再住院率明显低于对照组,而心源性死亡率虽然低于对照组,但组间比较无明显统计学意义,提示运动训练有助于老年CHF患者病死率的降低,明显提高了生存率,而时机理论下步行运动方案能明显降低半年再住院率,分析原因可能与该方案结合了疾病不同阶段的发生特点,住院期间、出院准备阶段和出院后的健康知识强化和步行运动训练在提高患者自我效能感的同时,家属的陪伴参与更有助于个性化步行运动方案的顺利实施,不仅让患者的心脏功能得到了恢复,还让家庭照护者获得了相关专业知识和技能更能协助患者弱化影响健康的因素而有助于步行运动方案的坚持和落实有关。
综上所述,时机理论下步行运动护理能够提升患者的运动能力和运动自我效能感,有助于心脏功能的改善和降低再次住院率。
参考文献:略
作者:何彬彬 刘静静
单位:西安大兴医院
来源:山西医药杂志 2023 年 3 月第 52 卷第 6 期
声明:
1.本网站所有内容,凡是注明 “来源:心脏康复网”的文字、图片和音视频资料,授权转载时须请注明“来源:心脏康复网”。
2.本网所有转载文章系出于学术分享的目的,版权归原作者所有。如有侵权,请及时联系我们更改或删除。