心肺运动试验 (cardiopulmonary exercise testing,CPET) 是人体整体功能学的一种检测方法,通过严格质量控制进行运动试验,记录患者从静息状态至运动状态、再至最大极限状态,直到恢复期的全过程中的肺功能监测、气体交换监测、心电监测、血压监测、血氧饱和度监测等进行连续的规范化的动态分析和计算,用整体整合生理学的理念,以全新的方式来进行数据解读,对正常人或患有疾病的患者的整体功能状态进行客观定量评估,对疾病预防、诊断及治疗进行指导。
波浪式呼吸(oscillatory breathing, OB)是一些心功能衰竭病人的异常呼吸形式,常发生在运动时期,最早是由 Cheney 和 Stokes 在100多年前发现。有文献报道,左心收缩功能衰竭伴有肺动脉高压的患者在 CPET 中由运动诱导波浪式呼吸(exercise induced oscillatory breathing,EIOB)模式的发生率为18%~33%,舒张功能衰竭的患者 EIOB 发生率也与前者类似。有研究曾报道北美多中心临床研究心功能 II-IV 级患者的 CPET 中 EIOB 发生率为 51%。近年来,国际上已将 EIOB 作为评估心力衰竭患者预后的基本指标,包括评估慢性左心衰竭患者病情的严重程度、危险分层、心源性猝死以及再发心衰事件、心脏移植适应症的筛选等。
通常EIOB在心力衰竭患者的诊断率很高,但在健康儿童CPET报告的9图中可以看出部分健康儿童在运动初始阶段也会出现OB,儿童年龄尚小,尚未被诊断过心脏疾病或其他的累积心脏的疾病,对于儿童这种 OB,我们通过对不同年龄组儿童 CPET 结果进行统计研究,研究结果表明可能是由于儿童佩戴面罩的死腔通气过大,或儿童运动过程中未尽力造成,因此,在实验过程的严格质量控制以及对志愿者的鼓励是十分重要的。
一、对象与方法
1.1 研究对象
本研究为回顾性研究。全部 CPET 实验数据结果来自 2014年至今在聊城市儿童医院门诊完成 CPET的3至14岁的501例儿童。 通过严格质控, 根据Harbor-UCLA 标准操作流程完成 CPET。入选的 CPET数据按年龄分组为 3~6 岁组157例,7~10 岁组 204 例,11~14 组 147 例为实验组,同时选取健康成年人标准CPET 数据 9 图作为标准对照。全部患儿在检查前都获得家长同意,并且签署知情同意书。
1.2 CPET 方案
由意大利 COSMED 公司提供的 PFT Ergo V10.0 a系统,每天通过代谢模拟器对系统进行严格定标后,应用于临床患者检查,首先为患儿佩戴提前消毒准备好的面罩,于坐位完成全套静态肺功能检查,结束后安静状态下休息10min,然后采用自行车功率计进行动态心肺运动检查,检查全程记录12导联心电图、无创血压、血氧饱和度、各项肺通气和肺换气等指标。按照 Harbor-UCLA 医学中心制定的标准的连续递增功率方案,进行症状限制性最大极限CPET。安静状态下休息3min后,以60r/min 蹬车速率无负荷热身3min。根据受试者年龄、性别和预估计的功能状态,预设电磁自行车功率计的功率递增速率为 10~20W/min,预设患者在6~10min 内达到症状限制性最大极限 CPET,获得最大运动功率。蹬车达最大功率后,缓慢停止,同时继续记录≥ 5min 恢复期数据。
1.3 CPET 数据分析方法
从意大利 COSMED 公司 PFT Ergo V10.0 a 系统导出原始数据,原始数据为每次呼吸(breath-by-breath)所测得,然后进行每秒数据切割(second-by-second),对切割后的数据进行10s平均数据再次切割,用所得10s切割数据制作9图,并按照标准计算原则进行结果分析。
1.4 观察指标
1.4.1 新 9 图指标
(1)反映运动耐量以及心功能的指标 : 如最大摄氧量、公斤摄氧量、无氧阈、代谢当量、最大氧脉搏、最大心率储备、呼吸商、气体交换率以及摄氧量与运动负荷之间的关系等;(2)反映通气功能的指标 : 如呼吸储备、最大运动通气量、最大潮气量、最大呼吸频率等;(3)反映气体交换的指标 : 如动脉氧分压、肺泡与动脉氧分压差、动脉二氧化碳分压 、潮气末二氧化碳分压、动脉 - 潮气末二氧化碳分压差、氧当量、二氧化碳当量、 死腔和潮气量的关系等;(4)反应骨骼肌功能的指标 : 最大功率,最大运动时间等。
1.4.2 运动诱发波浪式呼吸(EIOB)的确定
(1)在 CPET 期间 OB 的通气振幅大于平均通气量的30%;(2)所有运动时间中超过 3 个周期或超过60%运动时间;(3)在新9图的18项 ( 除外功率 )观测指标中,有三个以上指标连续出现 3 个周期以上的OB形式变化。符合上述条件的患者列入EIOB组中。新9图中EIOB具体图形如下图 1。
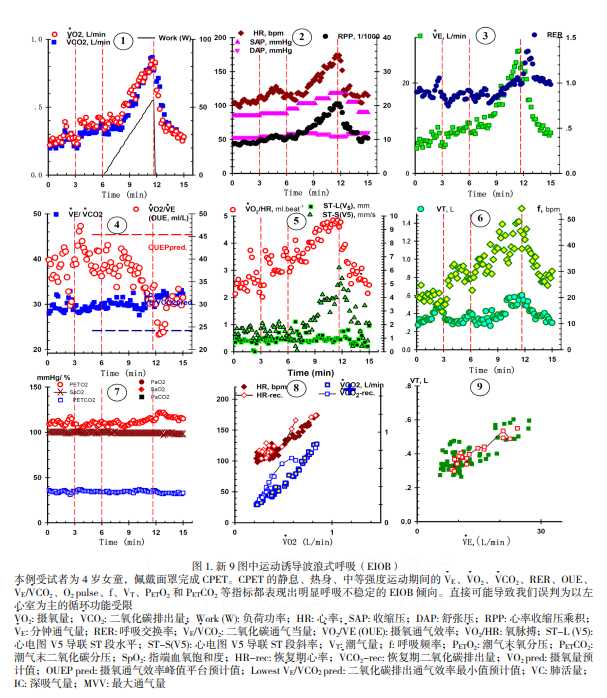
二、结果
2.1 一般情况
符合纳入标准的儿童共 508 例,男性患儿 296例,占 58.3%,女性患儿 212 例,占 41.7%,男女比例 1.39∶1,平均年龄(8.0±3.0)岁。
2.2 不同年龄组 EIOB 的发生率比较结果
结果表明,3~6 岁 组EIOB的发生率最高, 为42%;7~10 岁组 EIOB 的发生率为 29.4%,11~14 岁组EIOB 的发生率为 29.9%。3组经卡方检验(χ2=7.512),差别具有统计学意义(P<0.05,表 1)。
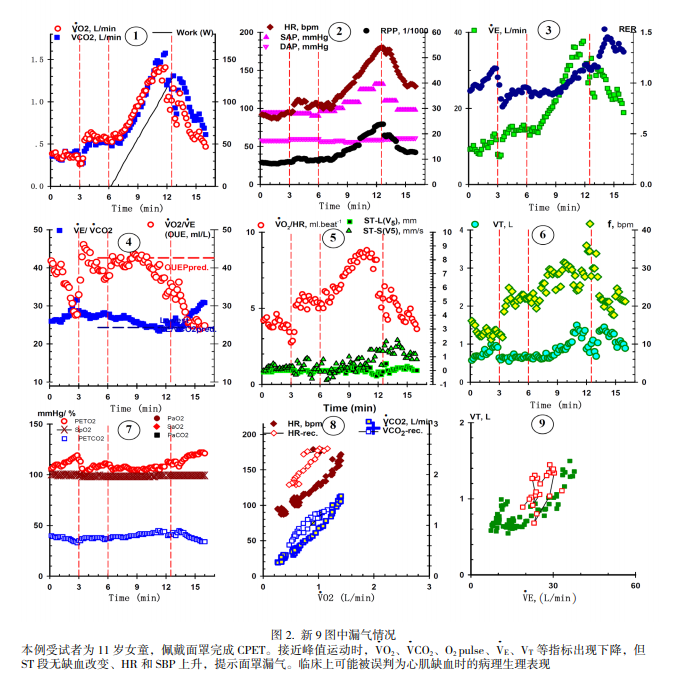
2.3 高强度运动时可能漏气的情况
508 例患儿中有14例在 CPET 过程中出现漏气情况,发生率为2.7%。如图2所示,CPET发生漏气时,摄氧量、二氧化碳排出量、氧脉搏、分钟通气量、潮气量等指标出现上升变缓甚至下降的情况,容易误判为氧供需不平衡的心肌缺血类疾病(如冠心病等),但考虑到患者的年龄等实际情况以及心电图 ST 段无缺血改变、心率和血压继续上升,更加符合漏气的表现。
三、讨论
3.1 CPET 波浪式呼吸的临床意义
与 NYHA 分级、血流动力学指标、左心室射血分数和血清心衰标志物等相比,心肺运动功能检查可以更客观全面地评价心力衰竭患者的功能状态,在心脏大手术术前评估、心脏移植伦理评价、心力衰竭患者预后预测等方面都有很大的应用价值。心肺运动功能试验在评价心力衰竭患者的预后证据中,以峰值摄氧量、二氧化碳通气有效性或二氧化碳通气当量、摄氧有效性峰值平台最有价值。近些年有部分研究认为 EIOB 具有独立预测价值,EIOB 与 CPET 的某些核心指标结合预测死亡存活效果更好。另外一项有关睡眠研究也观察到,在11例慢性心力衰竭患者中有10例发生中枢性睡眠呼吸暂停。Arzt 等人的研究显示中枢性睡眠呼吸暂停可提示慢性心力衰竭患者的预后较差,但与 CPET 中 VE/VCO2 斜率相结合来分析心力衰竭患者的预后价值更高。有分析显示心力衰竭患者发生心血管事件的风险中,心衰伴有 EIOB患者是没有 OB 患者的4倍,此类 OB 不受疾病病因和年龄、性别的影响,更具稳定性、可靠性。现如今 CPET 诱导的 OB 是心力衰竭患者预后不良的核心指标之一。
3.2 CPET 波浪式呼吸临床发生情况
运动诱发的呈周期性变化的异常呼吸形式即为运动诱发OB,不同年龄的心衰人群OB的发生率不同, 年轻人为 20%~30%, 中年人为12%~35%, 老年人为 58%。有部分研究定义 OB 的通气振幅大于平均通气量的 30%,观察到 NYHA 分级中以心功能IV 级为主的重度慢性心力衰竭患者 EIOB 的发生率高达82%。有研究表明过去在美国多中心临床研究以NYHA 分级心功能 III 级为主的心衰患者中OB的发生率为 51%。若定义OB的运动通气振幅占平均通气量的百分比变小,那么 EIOB 的发生率会更高。
我国 CPET 实验室的技术操作人员多数习惯于儿童在行 CPET 检查时佩戴面罩,而不是使用咬口器。但咬口器的死腔约 50ml,而面罩死腔约200ml,考虑到鼻腔本身存在约 50ml死腔,咬口器配合鼻夹的使用,可封闭鼻腔,使咬口器死腔忽略不计,能更真实地反映实际肺通气状态;另一方面,使用面罩时,口鼻的呼出气流易形成湍流,不利于流量计对气流的计算,而咬口器的气道短直,经口腔直接与流量计相对,呼出气形成层流更有利于气流的测定。尤其对于年龄较小的儿童而言,由于潮气量小,在保证面罩不漏气的前提下,佩戴面罩也就同样增加了死腔通气,这样会使儿童在 CPET 中出现 OB。在被选择的 508 名儿童中,3~6 岁组儿童的CPET 结果中出现 OB 的概率较大为 42%,而在 11~14 岁儿童中 OB 产生的概率明显降低。
此外,佩戴面罩在临床上可能产生临床误诊的原因有很多,包括在佩戴面罩的时候未完全密闭产生的漏气,特别是运动终末时漏气的可能性更大;高强度运动时面罩漏气可能导致“高强度运动时氧需供不平衡”的误诊。另可能为年龄较小儿童在运动过程中的依从性较差,未能完全尽力等。未尽力可以通过 Max试验来验证排除。
3.3 面罩 CPET 波浪式呼吸的发生时段
有研究表明,在慢性心力衰竭患者的 CPET 中各个时期都会有 OB 的发生,以运动期最高,发生率几乎为 100%;其次发生在运动前期为81%;恢复期最低,发生率为 13%。有部分慢性心力衰竭患者在CPET 全程均会出现EIOB,考虑可能与患者的慢性心衰急性发作有关。
综上所述,CPET 是一项以整体整合生理学为基础的能全面评估人体整体功能状态的检查。每一个步骤都需要进行严格的质量控制,以此来避免最细小的误差,那么在给儿童进行 CPET 的时候所采用的呼吸面罩会给通气量及氧脉搏等指标造成很大的影响,产生 OB,这样就很容易误诊为心力衰竭。在儿童均无基础疾病的前提下,完成这项检查造成的OB的结果是没有意义的,但是可能造成临床诊断中的误导。因此在完成 CPET 时,呼吸测定选择使用增加解剖死腔少的咬口器,严格质量控制每一个环节,包括对仪器的定标,技术人员的鼓励和检查器械的完整性都是十分重要。
参考文献(略)
本文作者:马铭欣[1,2]孙兴国[1]邹昱馨[1,4] 杨巧芝[4] 黄 燕[1,2,3] 陈荣[1,2] 台文琦[1] 王继楠[1] 周晴晴[1] 刘方[1] 石超[1] 徐凡[1] 张也[1] 李浩[1] 冯云红[1,5] 王冬[1,5]
作者单位:中国医学科学院阜外医院[1]辽宁省大连儿童医院[2]中国科学院大学医学院[3]山东省聊城市立医院儿童医院[4] 江苏省如皋市人民医院[5]
声明:
1.本网站所有内容,凡是注明 “来源:心脏康复网”的文字、图片和音视频资料,授权转载时须请注明“来源:心脏康复网”。
2.本网所有转载文章系出于学术分享的目的,版权归原作者所有。如有侵权,请及时联系我们更改或删除。