妊娠期糖尿病(GDM)是指在妊娠期首次被诊断出糖耐量异常的疾病,该疾病在我国的发生率为13.0%~20.9%。GDM不仅对孕妇自身健康构成威胁,还会导致胎儿畸形、早产、生长受限等一系列不良妊娠结局。因此,对GDM患者实施有效的干预措施,是保障母婴健康的重要策略。虽然胰岛素治疗被视为GDM管理中的首选方案之一,但仅依靠药物治疗并不能全面应对GDM带来的各种并发症。有研究表明,脂肪因子在GDM患者的血糖与血脂代谢过程中同样发挥着重要作用。这一发现提示,在GDM的临床治疗中需采取更为综合的干预策略。
近年来,抗阻-有氧运动结合个体化营养干预作为一种综合管理策略,可能对GDM 孕妇有特别的益处。抗阻训练可以增加肌肉量,改善胰岛素灵敏度;有氧运动能提高心肺功能,促进糖代谢;个体化营养干预则针对孕妇的具体需求调整饮食结构,从而控制血糖水平。此类综合干预的实施,理论上能通过多个生理途径同时作用,从而更有效地控制GDM孕妇的血糖水平和体质量增长,降低不良妊娠结局的发生风险。本研究旨在系统评估抗阻-有氧运动结合个体化营养干预对GDM患者血糖控制和妊娠结局的影响,以期为GDM的综合管理提供新的视角和实践依据。现报道如下。
1 资料与方法
1.1 一般资料
选取2021年10月至2023年3月本院收治的116例GDM患者作为研究对象。纳入标准:(1)符合2020年《中国2型糖尿病防治指南(2020年版)》中GDM的诊断标准;(2)定期产检;(3)年龄20~35岁;(4)单胎且自然妊娠;(5)初中及以上文化程度;(6)肌力Ⅳ级及以上,肢体运动功能正常。排除标准:(1)采用辅助生殖技术;(2)合并严重器质性疾病或精神疾病;(3)存在糖尿病所致急、慢性并发症;(4)合并其他妊娠期并发症;(5)肝、肾功能不全;(6)合并其他内分泌疾病或造血系统疾病;(7)合并其他影响糖脂代谢疾病;(8)妊娠前已出现糖尿病;(9)瘢痕子宫、骨盆异常。剔除或脱落标准:(1)运动期间出现糖尿病并发症、乳酸性酸中毒及其他妊娠期并发症等;(2)主动退出本研究;(3)运动依从性低。采用抽签法将患者分为营养组和综合组,各58例。营养组年龄20~35岁,平均(28.85±4.06)岁;孕周24~28周,平均(26.11±0.43)周;产妇类型:初产妇37例,经产妇21例;孕前体质量指数(BMI)为18.9~24.7kg/m2,平均(22.90±1.41)kg/m2;28例有糖尿病家族史;职业性质:自由职业20例,事业单位或公务员26例,无业12例。 综合组年龄 21~35 岁,平均(28.79±4.33)岁;孕周24~28周,平均 (25.99±0.51)周;产妇类型:初产妇34例,经产妇24例;孕前kBgM/Im为BMI为18.5~24.7 kg/m',平均(22.88 士1.40)kg/m’;30例有糖尿病家族史;职业性质:自由职业23例,事业单位或公务员27例,无业8例。2组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。本研究经本院医学伦理委员会批准 (KYLL-2020-25),所有参与者签署知情同意书。
1.2 方法
1.2.1 治疗方法
2组均给予常规孕期保健模式:根据患者的血糖水平给予相应的降糖药及胰岛素治疗。定期进行产前检查,包括血压、体质量、尿常规等基本身体指标的监测,以及胎心率的定期检查,给予日常活动量的运动指导。2组干预措施均于确诊GDM后(孕24~26周)立即启动,持续至分娩前。
1.2.1.1 营养组采用个体化营养干预
在专业营养师的指导下,基于参与者初次测量的BMI,制订每日所需能量的补充方案,将日常热量摄入限制在1800~2200kJ。此外,日常饮食的成分比例为:碳水化合物占50%~55%,蛋白质占20%~25%,脂肪占25%~30%,同时纤维素摄入量需超过40g。饮食计划根据孕妇的个人健康状况、食物替代品选择和血糖生成指数定制。主食推荐选择低血糖生成指数的粗粮,如玉米面、荞麦、高粱面、燕麦。优先选择绿叶蔬菜,并在水果上倾向于选择低糖水果,如火龙果和柚子。在脂肪的摄入上,应避免饱和脂肪酸和胆固醇,推荐使用富含多不饱和脂肪酸的食用油,如山茶油和大豆油。烹饪方法应以蒸和煮为主,尽量减少油炸。创建一个包含常见食物的食物交换和血糖生成指数表,使患者可以根据个人喜好选择食物组合。遵循每日分成5~6餐的少食多餐原则。鼓励患者详细记录每天所摄入的食物种类及其数量。营养师将依据患者的食物和血糖日志来优化饮食计划。同时,患者需每日检测空腹血糖和餐后2h血糖。对于血糖控制不理想的患者,应及时调整其饮食计划,并在必要时修改其降糖治疗策略。干预措施将持续到分娩为止。
1.2.1.2 综合组采用抗阻-有氧运动结合个体化营养干预
(1) 有氧运动:进行中等强度的步行运动,速度保持在3~6km/h,步频100~200步/min,该活动每2天进行1次,每周累计3~4次,建议在餐后1h开始此活动,持续时间约为40min,进行步行时,患者家属尽量陪同。
(2)抗阻运动:活动开始前先进行5min的步行热身,然后进行坐姿负重推肩训练。孕妇坐在有靠背的椅子上,背部要与椅背贴紧,双手持1.00kg的哑铃,双臂外展至与肩同高,肘部弯曲成90°,上臂与身体约成60°,从此姿势开始,推肩时深吸一口气,推至最高点保持3s,然后慢慢降低哑铃时呼气,返回至起始姿势,重复此动作5次。进行坐姿双腿开合训练,孕妇坐在有靠背的椅子上,大腿处绕上4.54kg的弹力带,身体稍微前倾,双手紧握椅边以固定身体,双腿并拢作为起始姿势,吸气并用臀部力量开合双腿,开到最大时保持2s并保持臀部肌肉紧张,然后呼气,双腿缓慢回到起始位置,休息2min后重复此动作5次;活动结束后,以5min慢速步行来放松。每日进行2轮训练,总计约60min。
中等运动强度的评定标准:心率应达到最大心率的60%~70%,最大心率=220—年龄。同时,根据主观感觉量表[8],体力感受评分应在12~14分。适宜的运动强度通常使患者感到疲劳和出汗,并可能出现喘息,但仍能进行对话而不足以唱歌。为确保运动安全,应根据个人体能情况适时调整运动强度。
1.2.2 检测方法
治疗前数据于孕24~26周(GDM诊断窗口期)通过产检采血收集,治疗后数据于分娩前1d(孕38~40周)采集,采集患者外周静脉血5mL,离心后分离血清及血浆,采用意大利 BIOBASE2000全自动酶免分析仪检测空腹血糖、糖化血红蛋白(HbA1c)、总胆固醇(TC)、甘油三酯(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)水平,试剂盒均购自广州康尼生物技术有限公司。餐后2h血糖则在餐后2h重新采集患者外周血进行检测,试剂盒购自苏州金斯瑞生物医药有限公司。脂联素、网膜素1(Omentin-1)、丝氨酸蛋白抑制剂(Vaspin)通过酶联免疫吸附试验进行检测。
1.2.3 妊娠结局记录
分别记录2组母体结局(早产、剖宫产、胰岛素使用情况)和新生儿结局(巨大儿、新生儿窒息、胎儿窘迫、新生儿低血糖)。
1.2.4 记录孕期体质量增长量
记录患者孕24~26周体质量增长量及孕24周至分娩前体质量增长量。
1.3 统计学处理
采用SPSS25.0统计软件分析数据。符合正态分布的计量资料以x̅±s表示,2组间比较采用独立样本t检验。计数资料以例数或百分率表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 2组治疗前后糖代谢指标比较
治疗前2组空腹血糖、餐后2h血糖、HbA1c比较,差异均无统计学意义(P>0.05)。治疗后2组空腹血糖、餐后2h血糖、HbA1c水平均低于治疗前,且综合组均低于营养组,差异均有统计学意义(P<0.05)。见表1。

2.2 2组孕期体质量增长量比较
综合组孕24周至分娩前体质量增长量低于营养组(P<0.05)。2组孕24~26周体质量增长量比较,差异均无统计学意义(P>0.05)。见表2。

2.3 2组治疗前后血脂指标比较
治疗前2组G、TC、LDL-C、HDL-C水平比较,差异均无统计学意义(P>0.05)。治疗后2组 TG、TC、LDL-C水平均低于治疗前,且综合组低于营养组,差异均有统计学意义(P<0.05);治疗后2组 HDL-C水平比较,差异无统计学意义(P>0.05)。见表3。

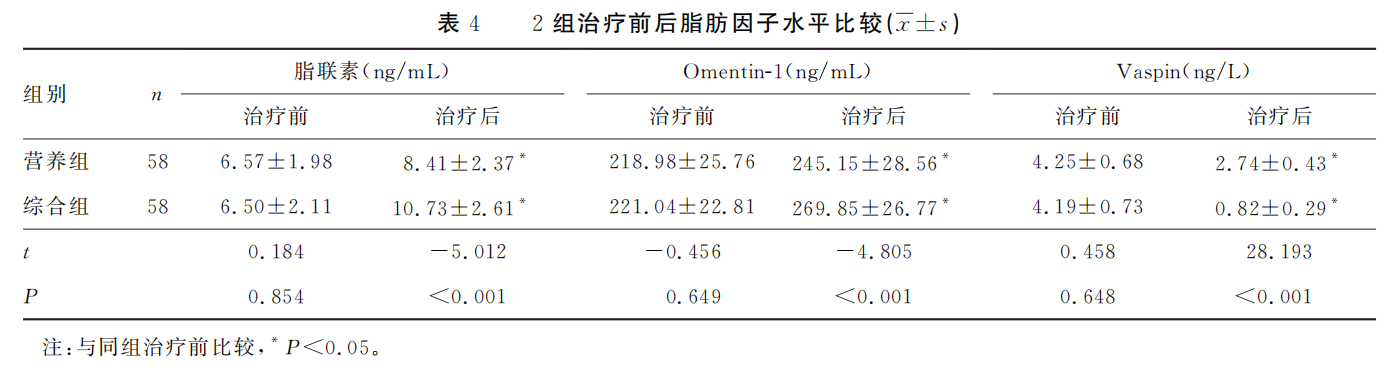
2.4 2组治疗前后脂肪因子水平比较
治疗前2组脂联素、Omentin-1、Vaspin水平比较,差异均无统计学意义(P>0.05)。治疗后2组脂联素、Omentin-1水平均高于治疗前,且综合组均高于营养组,差异均有统计学意义(P<0.05)。治疗后2组 Vaspin水平低于治疗前,且综合组低于营养组,差异均有统计学意义(P<0.05)。见表4。
2.5 2组妊娠结局比较
综合组剖宫产、巨大儿发生率均低于营养组,差异均有统计学意义(P<0.05)。2组早产、胰岛素使用占比及新生儿窒息、胎儿窘迫、新生儿低血糖发生率比较,差异均无统计学意义(P>0.05)。见表5。
![]()
3 讨论
GDM是孕期常见的代谢疾病之一,影响全球2%~10%的孕妇。GDM不仅增加了妊娠期并发症的风险,如妊娠高血压、早产和剖宫产等,还可能对胎儿健康产生长远影响,包括出生时体质量过大、新生儿低血糖及日后发展成2型糖尿病的风险增加。因此,有效管理GDM是保证孕妇及其胎儿健康的关键。现阶段,GDM的管理主要包括饮食控制、血糖监测、药物治疗及生活方式干预等多种手段。个体化营养干预作为基础治疗手段之一,已被广泛应用于GDM管理中,通过根据患者的具体情况制订个体化的饮食计划,能够有效帮助患者控制血糖水平,减少妊娠并发症的发生风险。然而,单一的营养或运动干预往往难以达到理想的血糖控制效果,部分孕妇仍需使用胰岛素等药物治疗。因此,寻找更有效的干预方案,以改善血糖控制并优化妊娠结局,是当前GDM相关研究的重要方向。
本研究发现,综合组在空腹血糖、餐后2h血糖、H组b。A1随c着、T孕G周、T的C、增L加DL,-血C脂水水平平方会面增均加显,著这优是于正营常养现象,孕妇的血脂普遍会高于正常人水平。诸多研究表明,孕周增加时血脂呈现规律性变化,陈慧琪[12]研究表明,在孕期随着孕周推进,机体为满足胎儿生长发育需求,会适应性地提高血脂水平以保障能量供应与胎儿组织构建所需物质的合成,这一过程受到多种激素如雌激素、孕激素等的精细调控,使得TG、TC、LDL-C水平逐步上升。而在本研究中,经过干预后2组的 TG、TC、LDL-C 水平均有所下降,这些改善表明,抗阻-有氧运动与个体化营养干预的叠加效应,不仅增强了糖代谢调节,还有助于改善脂质代谢,这与钟鑫等的研究结果一致。具体来说,运动促使骨骼肌中的葡萄糖转运蛋白(GLUT4)水平升高,这是胰岛素介导的主要葡萄糖摄入通路,其水平升高可直接提高肌肉细胞对血糖的摄取能力。此外,运动还可以引起肌肉纤维类型的改变和糖原合成酶的增加,这些变化共同促进了肌肉对葡萄糖的利用和存储。有氧训练已被发现能增加肌肉毛细血管的密度,这不仅改善了葡萄糖向肌肉的输送效率,还提高了胰岛素活性,进而增强了肌肉对血糖的摄取能力。同时,抗阻训练通过增加肌肉毛细血管网的充血、增加肌肉体积及减少身体脂肪,能够在更广泛的层面上改善代谢健康。此外,抗阻训练还能够降低身体炎症水平,提高抗氧化能力,并且通过提高脂联素水平和增强脂联素途径,进一步优化糖脂代谢。
在体质量管理方面,本研究结果显示,综合组孕24周至分娩前体质量增长量低于营养组,这表明长期而持续的运动和营养干预有助于控制孕晚期的体质量增加,这对于预防GDM孕妇过度体质量增加及其相关健康风险至关重要。这是因为抗阻运动通过增加肌肉质量提高基础代谢率,肌肉组织在静息状态下消耗的能量比脂肪组织更多,而有氧运动则通过提高运动后的氧耗进一步促进能量消耗。其次,定期的有氧和抗阻运动能够通过促进肌肉细胞对葡萄糖的摄取,增强胰岛素灵敏度,减少胰岛素抵抗,帮助控制血糖水平和体质量。而个体化营养干预可通过增加膳食纤维的摄入,增强饱腹感,帮助孕妇选择低 GI食物,减少高糖高脂食物的摄入,建立健康饮食习惯,从而控制体重增加。此外,运动和健康饮食可以减少体内的炎症因子水平和氧化应激,改善代谢健康,保护细胞功能。通过增加肌肉质量,提高身体的整体能量消耗,改善身体成分,抗阻-有氧运动结合个体化营养干预不仅有助于控制体质量增长,还能改善糖脂代谢,降低妊娠并发症的风险,从而促进GDM孕妇和新生儿的健康。
脂联素作为一种与肥胖相关的细胞因子,其复杂的抗炎机制有助于降低血糖和血脂水平,并且促进胰岛素敏感性的增强。而Omentin-1,这种新发现的多肽类激素脂肪因子,参与调控糖脂代谢和胰岛素的释放,其异常表达与肥胖、胰岛素抵抗和糖尿病的关联性极高。Vaspin则属于丝氨酸蛋白酶抑制剂超家族的一个新型脂肪因子,具备提高胰岛素灵敏度的功能。因此,通过测量这3种指标,能够有效评估GDM患者的代谢状态。本研究结果显示,治疗后2组脂联素、Omentin-1水平高于治疗前,且综合组高于营养组。治疗后2组 Vaspin水平低于治疗前,且综合组低于营养组,这反映了抗阻-有氧运动结合个体化营养干预对于改善 GDM 患者糖脂代谢和调节相关激素水平的潜在效益。刘娟等研究也证实,抗阻-有氧运动通过增强肌肉的静态收缩训练,能够提升细胞的代谢活性和血液的氧合水平,进而促进脂肪细胞的氧化作用。
本研究对妊娠结局进行评估,结果显示,尽管 2组早产、胰岛素使用占比及新生儿窒息、胎儿窘迫、新生儿低血糖发生率比较,差异均无统计学意义(P>0.05),综合组剖宫产、巨大儿发生率低于营养组(P<0.05)。这是因为在妊娠期,为了满足胎儿的成长需求,身体必须持续向胎儿供应葡萄糖,这一过程导致了生理性的胰岛素抵抗增强,从而可能引起葡萄糖耐受不良。然而,通过运动锻炼,可以增强运动中肌肉的胰岛素敏感性及肌肉收缩时的葡萄糖吸收。因此,在进行适量的身体活动时,巨大儿的发生风险得以降低,剖宫产率也随之下降。
综上所述,抗阻-有氧运动结合个体化营养干预在GDM 患者中可有效调节糖脂代谢,控制孕期体质量,降低剖宫产及巨大儿的发生风险。这些发现为 GDM管理提供了新的思路和方法,建议在临床实践中推广应用这一综合干预措施,以改善GDM患者的健康结局。但同时本研究具有一定局限性,如受限于研究条件无法多次采集观察指标,糖脂代谢、脂肪因子等指标在孕期呈动态变化,单次检测可能难以反映干预措施的持续效应,可能遗漏关键拐点,今后研究还需增加孕中期指标采集,以更全面评估干预效果,平衡科研严谨性与临床可操作性。
参考文献:略
作者:张建丽 杨星雅 沈钰琳
单位:国家体育总局体育科学研究所
来源:中国体育科技
声明:
1.本网站所有内容,凡是注明 “来源:心脏康复网”的文字、图片和音视频资料,授权转载时须请注明“来源:心脏康复网”。
2.本网所有转载文章系出于学术分享的目的,版权归原作者所有。如有侵权,请及时联系我们更改或删除。