肺动脉高压(pulmonary arterial hypertension,PAH)与先天性心脏病(congenital heartdisease,CHD)常息息相关,如果CHD未经治疗或无后期康复,可能会发展为PAH。PAH会导致肺小动脉闭塞、血管炎症和重构、内皮功能障碍,从而导致肺血管阻力(pulmonary vescular resistance,PVR)增加,最终导致右心衰竭。PAH显著增加了CHD患者的发病率和病死率,大约10%的成年CHD患者存在PAH,其临床症状无特异性,易误诊漏诊。尽早对CHD合并PAH患者进行评估,具有重要的临床意义。右心导管检查(right heart catheterization,RHC)及肺动脉造影是判断PAH的“金标准“。RHC可以明确血流动力学的情况,是评估右心功能和预后的重要工具之一。但是RHC作为一种侵入性检验,价格昂贵,可能会出现假性动脉瘤、心脏和血管破裂、气胸等并发症。近几年来,临床上试图找出预测PAH的非侵入性检查,以提高筛查试验的效能、降低成本和临床风险。6min步行试验(6-minute walking test,6MWT)简单易行,可评价患者心、肺等各系统的功能和代偿水平。心肺运动试验(cardiopulmonary exercise test,CPET)是更能够全面客观地反映心功能受损程度、心肺功能储备和评估预后的无创性检测方法。此外,PAH引起的右心室壁压力升高可引起心肌细胞释放N末端脑钠肽前体(N-terminal B-type natriure ticpeptide,NT-proBNP),NT-proBNP也是判断右心功能不全的重要指标。既往研究发现NT-proBNP浓度、6MWT距离及RHC血流动力学可能相关,但在CHD患者中的关系尚不明确。本文目的在于研究CHD患者中NT-proBNP浓度、6MWT、CPET和RHC得出的血流动力学参数的相关关系。
一、资料与方法
1.1 一般资料
回顾性地纳入了31例2015年5月至2016年11月于广东省人民医院首次住院诊疗的CHD患者,其中2例患者因未完成CPET测试被剔除;29例患者中,女性占比55.17%,患者入选流程见图1。患者纽约心脏病协会(New York Heart Association,NYHA)心功能分级在Ⅰ~Ⅲ级。全部患者在住院期间行介入治疗或外科手术治疗前完成症状限制性CEPT,继而接受RHC。PAH诊断标准为海平面静息状态下RHC测肺动脉平均压(mean pressure of pulmonary artery,mPAP)≥25mmHg(1mmHg=0.133kPAa),肺毛细血管楔压≤15mmHg,肺血管阻力(PVR)>3Woodunits。本研究得到广东省人民医院伦理委员会的批准,且所有患者均签署知情同意书。
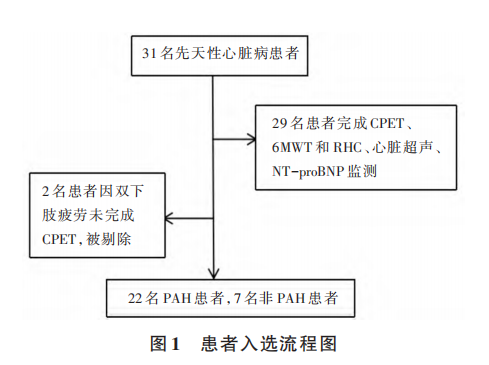
1.2 患者一般资料采集方法
收集包括所有患者的年龄、性别、身高、体质量,计算体质量指数(BMI),记录吸烟史、原发性高血压(高血压)病史、糖尿病病史、心功能分级、术前左心室射血分数(left ventricular ejection fraction,LVEF)等。
1.3 N末端脑钠肽前体检测方法
收集入院当天清晨患者测得的血清NT-proBNP浓度。根据2015年欧洲心脏病学会/欧洲呼吸学会 (ESC/ERS)指南,NT-proBNP浓度按阈值<300ng>1400ng/mL表示PAH患者1年病死率的低、中、高危。
1.4 6min步行试验
6MWT根据美国胸科学会指南进行。向患者解释测试的目的和方法后,患者静坐至少15min。试验所用的走廊是一条长30m的平坦的硬地,嘱患者尽量按自己所能承受的最快速度来回走6min。当患者出现面色苍白、胸痛、呼吸困难、头晕、极度肌肉疲劳时停止行走,并尽早恢复行走。记录6min内所行走的距离,同时测定试验前后血压、心率(heart rate,HR)、血氧饱和度(pulse oxygen saturation,SpO2)、呼吸困难评分(Borg量表)。
1.5 心肺运动试验
使用某品牌心肺运动测试系统。经过严格多级定标后,受试者在功率自行车上进行症状限制性最大极限运动试验,使用经指脉搏血氧饱和度仪监测SpO2(Heal Force,PC-60C1,中国),测试采用Ramp方案。无不适症状出现时,鼓励患者竭尽全力。各项的预计值参考Wasserman公式。记录CEPT参数包括HR、氧脉搏[耗氧量(oxygen consumption,VO2)/HR]、峰值摄氧量(peak oxygen uptake,peakVO2)、潮气末CO2分压 (end-tidal carbon dioxide partial pressure,PETCO2)、二氧化碳排出量(carbon dioxide output,VCO2)、分钟通气量(minute ventilation,VE)等。采用V-slope法确定无氧阈点(anaerobic threshold,AT)。VO2/HR主要反映的是在峰值运动时每搏量的变化,取决于外周组织对氧的利用量。VE/VCO2定义为每排出1L的二氧化碳(CO2)与所需要的通气量(VE)的关系。通气效率有两种表达方式:VE/VCO2的斜率(VE/VCO2slope)和VE/VCO2在AT的比值(VE/VCO2@AT)。氧通气当量(VE/VO2@AT)是指消耗1L摄氧量时所需要的通气量。CO2通气当量斜率 (VE/VCO2slope)为从运动开始到通气补偿点间的斜率。peakPETCO2是指呼气末肺泡中最高CO2分压值,其临床意义与VE/VCO2大致相同。摄氧效率平台(oxygen uptake efficiency plateau,OUEP)采用连续90s的VO2/VE的最大平均值。摄氧效率斜率 (oxygen uptake efficiency slope,OUES)定义为机体摄入氧气增加量相对于10倍每分钟VE增加量的斜率。试验过程中有2例患者CEPT未达AT:1例为34岁女性,心功能分级Ⅳ级;另1例为22岁女性,心功能分级Ⅱ级。两位患者均为重度PAH患者,因双下肢疲劳提前终止测试。
1.6 右心导管检查方法
全部患者在住院期间完成6MWT、CPET等检查后,行介入治疗或外科手术治疗前进行RHC。记录右心导管测得的血流动力学参数包括mPAP、肺动脉收缩压(pulmonary artery systolic pressure,PASP)等指标。
1.7 研究终点和随访
本研究纳入的CHD患者均接受药物治疗。患者出院后随访方法为门诊随访或电话随访,随访时间为5年。本研究的临床终点为急性心力衰竭住院和心血管死亡的复合事件。末次随访时间为2021年11月。如临床事件的诊治过程在外院发生,则以病历资料为“金标准”。
1.8 统计学方法
所有数据分析采用SPSS 26.0软件进行处理。符合正态分布的计量资料以(x-±s)表示,采用t检验。计数资料以[n(%)]表示,行卡方(χ2)检验。对相关因素进行线性相关分析。以P<0.05为差异有统计学意义。
二、结果
2.1 入选患者基线资料
29例入选患者的基线资料详见表1。

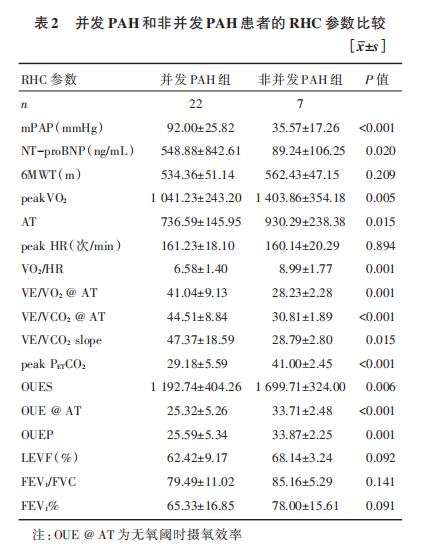
2.2 并发肺动脉高压和非并发肺动脉高压患者的右心导管检查参数比较
29例患者均行RHC,其中22例患者并发不同程度的PAH。并发PAH组患者的mPAP,NT-proBNP浓度,peakVO2,AT,通气当量(VE/VO2@AT、VE/VCO2@AT、VE/VCO2slope)与非并发PAF组患者比较,差异有统计学意义(P<0.05);两组患者6mwt、peakhr、左心室射血分数、第一秒用力呼气量 p="">0.05),详见表2。
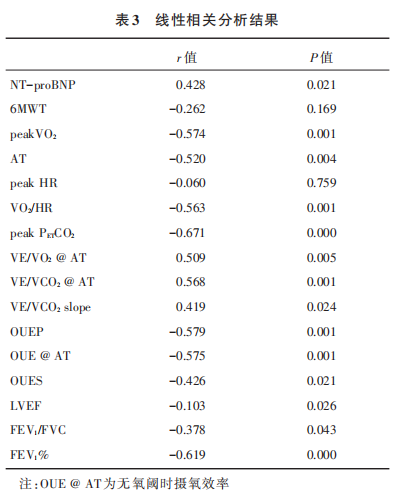
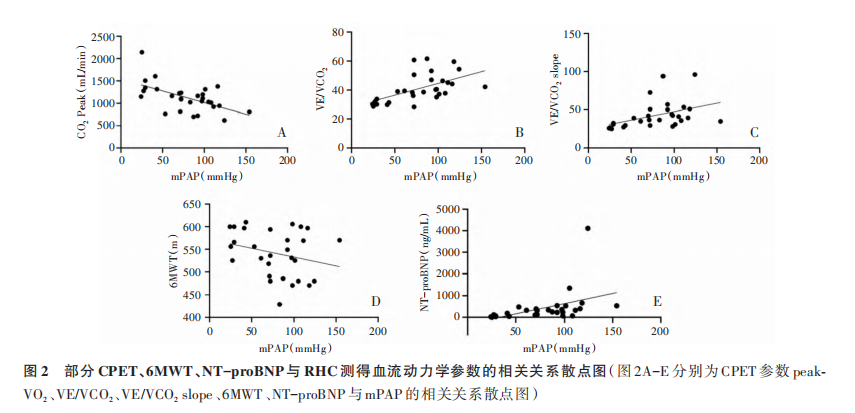
2.3 线性相关分析结果
线性相关分析结果显示,6MWT与肺动脉压力无明显相关性,NT-proBNP与肺血流动力学有较弱的相关性,CPET部分参数与肺血流动力学有显著相关性;所有患者中,peakVO2、AT、PETCO2、OUEP、OUES、VO2/HR与mPAP呈负相关。其中,peakPETCO2与mPAP呈强线性相关;NT-proBNP、VE/VO2、VE/VCO2、VE/VCO2斜率与mPAP呈显著正相关,见表3和图2。
2.4 心肺运动试验终止原因分析
CPET终止原因中,双下肢疲劳共16例,其中PAH患者有11例(占比68.8%);呼吸困难11例,其中并发PAH组出现9例;室性心动过速出现2例,均为PAH组患者。结合患者的呼吸储备,出现呼吸困难的11例患者中,有7例患者的呼吸储备用尽(非PAH组2例,PAH组5例)。并发PAH组与非并发PAH组患者终止CPET的主要原因比较,差异无统计学意义(P=0.321)。
2.5 随访及预后
患者首次出院后5年进行随访(2020年5年至2021年11月),记录不良事件的发生。不良事件指本临床试验受试者首次住院出院后到随访结束期间出现的所有不良医学事件,包括手术并发症、由任何原因造成的死亡、再住院、心血管事件等。通过随访,非PAH组患者均无不良事件的发生。合并PAH组的任何原因再住院率为45.5%(n=8),再发率为13.6%(n=3),有2例患者出现心搏骤停事件,其中1例患者死亡,死亡原因为心力衰竭。该死亡患者NT-proBNP浓度>1400pg/mL,根据2015年欧洲心脏病学会/欧洲呼吸学会(ESC/ERS)指南,该患者属于高危人群。
三、讨论
早期识别高危的CHD-PAH患者并给予合理的治疗方案极为重要。有研究表明,可以用右心房压力、肺血管阻力、NT-proBNP、6MWT等多个指标从不同角度来评价PAH疾病的严重性。但这些指标只能反映部分的病理生理功能改变,并不能全面反映PAH的严重程度及预后情况。CPET可以评估患者对运动血流动力学需求的能力,同时研究细胞、心血管和通气系统在运动压力下的变化情况,能够客观地量化运动能力并确定运动受限和心血管疾病的潜在相关机制。CEPT可在运动状态下整体、准确、客观地评估受试者的心肺功能状态,故对于评价PAH严重程度及预后方面有很好的优越性。
本研究选取29例PAH患者,评价其NT-proBNP浓度、RHC与CPET参数的相关性。在所有PAH患者中,NT-proBNP浓度、CPET的有氧能力、循环效率、通气效率等参数与肺动脉压力存在显著相关性。本研究发现,在成年CHD-PAH患者中,6MWT与RHC参数无明显相关性;而随着肺动脉压力的增加,CPET结果提示peakVO2降低、通气效率受损、对运动的血压反应迟钝等。NT-proBNP浓度是反映右心室重构的指标,与血液的流动性指标相关,能够反映PAH的严重程度。NT-proBNP是一种由心室肌细胞所分泌的肽类激素,NT-proBNP的浓度能够反映出心功能的负荷情况,当心室压力升高、心容量负荷增大时,心肌细胞会合成分泌更多的NT-proBNP。因此,NT-proBNP浓度与肺动脉压力相关。
本研究发现CEPT的多项指标与肺动脉压力有较强的相关关系,可辅助评价PAH的严重程度,运动过程中的气体交换测量结果提示患者肺血管病变的变化,与临床严重程度相关。既往研究发现,peakVO2是多种心血管疾病发病率和病死率的有力预测指标,包括获得性心力衰竭、PAH和CHD。Poggio等的Meta分析中得出,VE/VCO2斜率对心力衰竭患者的严重心血管事件的预测效能高于峰值摄氧量。当发生PAH时,肺血管阻力的增加引起右心排血量下降,导致通气血流比失调、死腔量增加,通气效率下降;PAH患者的乳酸堆积、外周化学感受器敏感性增强、肺泡-毛细血管膜通透性的下降均可引起呼吸的高通气(VE增加),从而降低通气效率。因此,VE/VCO2斜率可很好地预测PAH患者预后。结合既往研究可得知,RHC测得的mPAP和CEPT的VE/VCO2斜率为独立预测因素,VE/VCO2斜率也可作为PAH不良结局的预测因素。CEPT的气体交换检测结果有助于了解心脏、肺和循环系统之间的相互作用。
本研究所有患者在CPET过程中,无严重不良事件发生,非PAH组和PAH组患者终止CPET的主要原因比较,差异无统计学意义(P>0.05),说明对无严重症状的CHD合并PAH患者进行运动测试是安全实用的,可以在有经验的团队指导下进行,多数无严重不良反应。CPET对于CHD患者尤其重要,这些患者由于对自身局限性的长期适应,通常不太清楚自身运动耐量。随着越来越多的研究发现CPET在CHD中的预测作用,CPET的适应证已扩大到疾病进展的识别(通过系列评估)、治疗干预的影响评估、移植评估和运动处方。2020年欧洲心脏学会心血管疾病患者运动心脏病学和运动指南建议将CPET等一系列的运动试验纳入长期随访方案。
综上所述,在CHD人群中,CPET参数、NT-proBNP浓度与RHC测得的肺动脉压有较强的相关关系,可辅助评价肺动脉高压的严重程度,但6MWT似乎与肺动脉压力无关。
本研究不足在于:(1)单中心、样本量少。国内成人CHD患者CPET的相关研究较少,对于CPET的相关指标和预后的关系无法直接判断,因此需进一步进行多中心、大样本的研究来证实。(2)研究对象大多数为中年患者,因此无法可靠地完成关于年龄的亚组分析,并且无法探索研究中年龄依赖的相关性特征。(3)此外,由于没有对研究对象性别比例进行统计学分析,因此本研究中患者的性别依赖相关性的影响并未考虑。(4)CPET依赖于模式识别来进行准确检测,一些较重的CHD-PAH患者尽全力仍可能无法达到AT。
参考文献(略)
作者:史晓荷[1]张生清[2]邱欣帆[1]郭兰[2]
作者单位:广东省心血管病研究所广东省人民医院(广东省医学科学院)[1]广东省人民医院(广东省医学科学院)广东省心血管病研究所[2]
文章来源:岭南心血管病杂志2022年5月第28卷第3期
声明:
1.本网站所有内容,凡是注明 “来源:心脏康复网”的文字、图片和音视频资料,授权转载时须请注明“来源:心脏康复网”。
2.本网所有转载文章系出于学术分享的目的,版权归原作者所有。如有侵权,请及时联系我们更改或删除。