心力衰竭(心衰)是各种心血管疾病的严重阶段,因其具有较高的发病率、再住院率和死亡率,已成为重要的公共卫生问题。据报道全球心衰患者已超过6000万,是全球肿瘤患者的5倍。我国2012~2015年的心衰流行病学数据显示,35岁以上心衰患者约1370万,心衰患病率较2000年增加了44%。尽管诊疗手段不断发展,心衰的不良临床结局仍未得到充分改善。射血分数降低的心衰患者5年死亡率高达50%。因此,寻找心衰患者预后的干预靶点,对于降低其死亡率尤为重要。
静息心率是临床上简单易测且为医患所熟知的生理指标之一,《中国心力衰竭诊断和治疗指南2018》建议将静息心率作为心衰患者的随访内容之一。目前国内关于静息心率与心衰的相关性研究中多采用入院静息心率,但患者入院时病情不稳定,感染、电解质紊乱、情绪激动等心衰诱因的存在对静息心率的测量会产生一定影响。而出院时心衰患者经规范药物治疗后病情趋于平稳,心衰的各种诱因基本去除,慢性心衰管理随即开始,因此出院静息心率更能准确反映机体神经内分泌系统激活程度,更能准确推测与心衰患者预后的相关性。基于此,本研究依托开滦研究(注册号:Chi-CTR-TRNC-11001489)资料,探讨心衰患者出院静息心率对全因死亡的影响。
1、资料与方法
1.1 研究对象
选择2006~2016年开滦研究中首次诊断为心衰的职工为研究对象,心衰事件的信息从开滦社会保障信息系统获取,并由经过培训的医务人员调取就诊医院病历进行确认。纳入患者均入院治疗完整,且签署知情同意书。本研究通过开滦总医院伦理委员会批准(批准号:[2006]医伦字5号)。
1.2 资料收集和分组
查阅研究对象首次心衰住院病历,收集入选患者相关临床资料。根据《中国心力衰竭诊断和治疗指南2018》,心衰的诊断必须包含条件(1)以及条件(2)和(3)中的至少1项:(1)有心衰症状,表现为呼吸困难、乏力及液体潴留,出院诊断中明确NYHA心功能分级Ⅱ、Ⅲ、Ⅳ级或Killip心功能分级Ⅱ、Ⅲ、Ⅳ级;(2)二维及多普勒超声心动图改良Simpson法测得左心室射血分数≤50%;(3)血浆N末端B型利钠肽原(NT-proBNP)水平升高[50岁以下的患者NT-proBNP水平>450ng/L,50岁以上>900ng/L,75岁以上>1800ng/L,肾功能不全(肾小球滤过率<60ml/min)时NT-proBNP水平>1200ng/L]。
入院及出院静息心率的测定:入院后24h内及出院前分别行12导联心电图检查,检查前停止运动、交谈,并排空膀胱,安静环境下休息至少15min,记录平卧位12导联心电图,选择Ⅱ导联连续描记5个以上QRS波群,计算平均R-R间期得出静息心率,如有心房颤动等异常心电节律,需记录1min内的R-R间期的平均值,并据此计算静息心率。
分组:根据出院静息心率水平四分位将研究对象分为4组,即<65次/min组,65~71次/min组,72~79次/min组,≥80次/min组。
1.3 随访起点和终点时间的确定
以患者首次诊断心衰的入院时间为随访起点,以发生全因死亡为终点事件,全因死亡时间或随访结束时间(2020年12月31日)为随访终点。死亡信息由经过培训的医务人员通过查阅开滦社会保障信息系统获取。
1.4 统计学方法
应用SAS9.4统计软件进行统计学分析。符合正态分布的计量资料以均数±标准差表示,多组间比较采用单因素方差分析。非正态分布的计量资料用中位数(P25,P75)表示,组间比较采用非参数检验。计数资料用例(%)表示,组间比较采用χ2检验。用Kaplan-Meier生存曲线分析累积全因死亡率,并进行log-rank检验比较不同组累积全因死亡率的差异;采用多因素Cox回归分析4组发生全因死亡的HR和95%CI,并进行线性趋势检验。在多因素Cox回归分析中,将出院静息心率作为连续变量分析出院静息心率每增加1个标准差对心衰患者全因死亡的影响。应用限制性立方样条分析不同水平出院静息心率与心衰患者全因死亡风险的关系。以P<0.05为差异有统计学意义(双侧)。敏感性分析:分别去除心房颤动、糖尿病及植入起搏器者,重复进行多因素Cox回归分析。
2、结果
2.1 不同出院静息心率组一般情况比较(表1)
2006~2016年开滦研究人群中首次诊断为心衰的患者共3038例,排除入院基本资料填写不完整且无法补充者381例,最终纳入2657例心衰患者。2657例患者的平均年龄为(67.85±11.44)岁,男性2338例(87.99%)。随着出院静息心率增快,4组患者空腹血糖、入院静息心率、NYHA心功能分级Ⅲ级及Ⅳ级比例、应用洋地黄类比例逐渐增加(P均<0.05),NYHA心功能分级Ⅱ级、应用β受体阻滞剂、硝酸酯类药物、调脂药物占比逐渐减少(P均<0.05)。
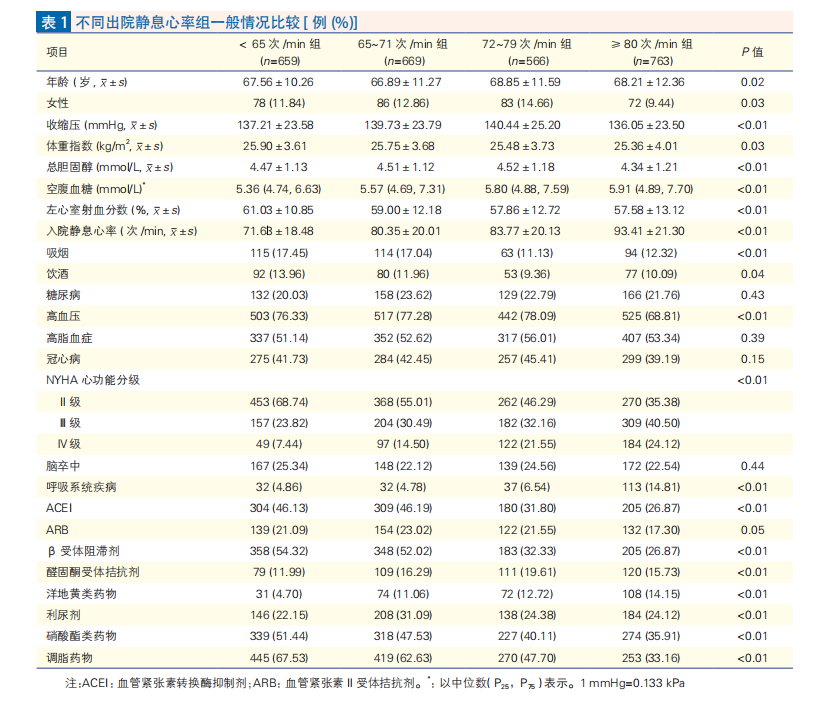
2.2 不同出院静息心率组累积全因死亡率比较(图1)
平均随访(6.82±3.93)年期间,1129例发生全因死亡,出院静息心率<65次/min组至≥80次/min组分别有243例、256例、248例、382例,累积全因死亡率分别为36.87%、38.27%、43.82%和50.07%。随着出院静息心率的增加,累积全因死亡率呈上升趋势(log-rank检验,χ2=55.14,P<0.01)。
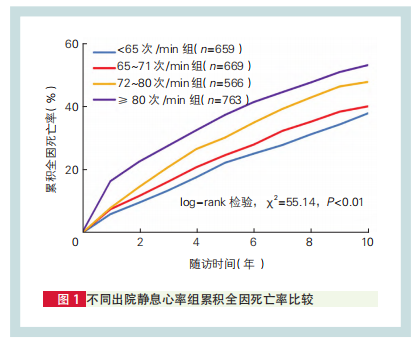
2.3 多因素Cox回归分析及敏感性分析(表2)
以是否发生全因死亡为因变量,以出院静息心率四分位分组为自变量,以出院静息心率<65次/min组为对照组,进行多因素Cox回归分析,校正性别、年龄等混杂因素,结果显示与<65次/min组相比,65~71次/min组、72~79次/min组及≥80次/min组发生全因死亡的HR(95%CI)分别为0.95(0.80~1.14)、1.07(0.89~1.29)、1.30(1.10~1.55),P值分别为0.60、0.46、<0.01,且随着出院静息心率的增快,发生全因死亡的风险逐渐增加(Ptrend<0.01)。将出院静息心率以每增加1个标准差(11.52次/min)纳入多因素Cox回归分析,校正上述混杂因素后发现,出院静息心率每增加1个标准差,全因死亡风险增加16%(HR=1.16,95%CI:1.09~1.23,P<0.01)。
敏感性分析:模型4、5、6在模型3基础上分别除外合并心房颤动、糖尿病及植入起搏器患者后重复进行多因素Cox回归分析,结果较为稳健。
模型7将入院静息心率及出院静息心率同时带入多因素Cox比例风险模型,结果显示入院静息心率对应的HR(95%CI)为1.00(0.99~1.01),P=0.06。
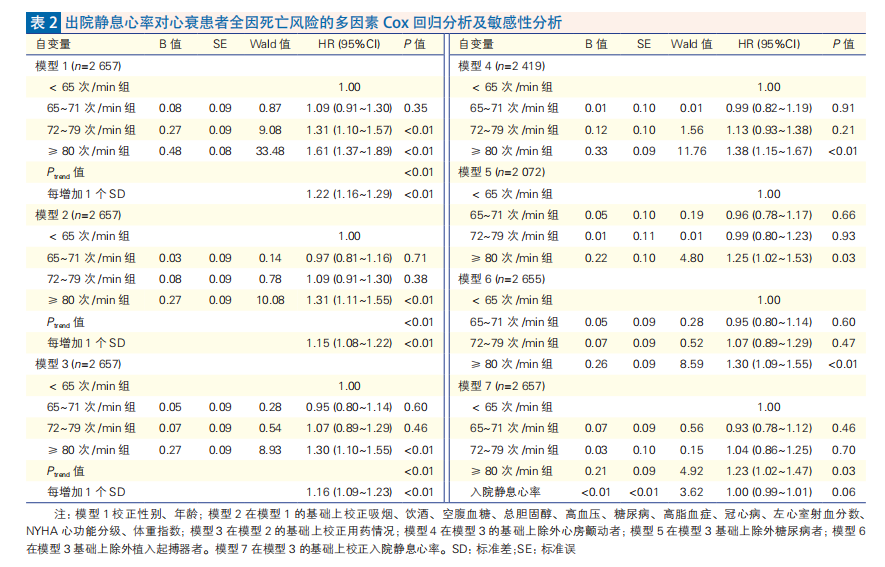
2.4 限制性立方样条分析(图2)
将多因素Cox回归分析与限制性立方样条分析结合,校正吸烟、饮酒、空腹血糖、总胆固醇、高血压、糖尿病、冠心病、高脂血症、左心室射血分数、入院静息心率、NYHA心功能分级、体重指数及用药情况等混杂因素后,结果显示随着出院静息心率的增快,心衰患者全因死亡风险逐渐增加。取连续变量数据中2.5%、25.0%、50.0%、75.0%、97.5%五个节点进行曲线效应检验,发现限制性立方样条曲线不存在曲线关系(P<0.01)。
3、讨论
本研究对2657例心衰患者平均随访(6.82±3.93)年,结果发现:(1)高出院静息心率水平是心衰患者全因死亡的独立危险因素;(2)出院静息心率对心衰患者全因死亡的影响强于入院静息心率。
本研究发现随着出院静息心率的增快,心衰患者累积全因死亡率呈上升趋势,log-rank检验显示组间差异有统计学意义(P<0.01)。这与以往有关出院静息心率与心衰全因死亡的相关研究结果类似。Bahouth等纳入急性射血分数降低的心衰患者2945例,依据出院静息心率水平分为:<70次/min组、70~90次/min组和>90次/min组,3组患者出院30d的全因死亡率分别为2.2%、3.7%和12.1%,出院1年的全因死亡率分别为14.6%、16.7%和30.4%,log-rank检验显示组间差异有统计学意义 (P<0.01)。本研究中心衰患者全因死亡率高于以上研究,可能与本研究随访时间较长有关。
本研究进一步行出院静息心率对心衰患者全因死亡风险影响的多因素Cox回归分析,校正年龄、性别等混杂因素,发现与出院静息心率<65次/min组相比,≥80次/min组全因死亡风险增加30% (HR=1.30,95%CI:1.10~1.55,P<0.01),而65~71次/min组及72~79次/min组全因死亡风险虽有增加,但未达到统计学意义。这与以往的研究结果类似。Bahouth等研究发现与出院静息心率<70次/min组相比,出院静息心率>90次/min组出院1年的全因死亡风险增加132%(HR=2.32,95%CI:1.79~3.00,P<0.01),而出院静息心率70~90次/min组HR(95%CI)为1.07(0.87~1.32),P=0.50,未达到统计学意义。这提示出院静息心率需增加到某一水平,即高出院静息心率水平是心衰患者全因死亡的危险因素。另有美国一项大型回顾性队列研究纳入46217例心衰患者,随访1年共发生全因死亡14958例,出院静息心率≥75次/min者静息心率每增加10次/min,全因死亡风险增加19%(HR=1.19,95%CI:1.15~1.22,P<0.01),限制性立方样条曲线结果显示随着出院静息心率的增快,全因死亡风险逐渐增加。本研究同样发现出院静息心率每增加1个标准差,即升高11.52次/min,心衰患者全因死亡风险增加16%(HR=1.16,95%CI:1.09~1.23,P<0.01)。另外,本研究绘制的出院静息心率对心衰患者全因死亡影响的限制性立方样条曲线,结果亦支持心衰患者全因死亡风险随着出院静息心率的增快而增加。
国内外关于静息心率与心衰的研究多选用入院静息心率,本研究发现随着入院静息心率水平的升高,心衰患者的全因死亡风险也逐渐增高,但将出院静息心率及入院静息心率同时纳入多因素Cox比例风险模型时,结果显示入院静息心率对心衰患者全因死亡风险的影响不再显著。因此,可以认为出院静息心率对心衰患者全因死亡的影响强于入院静息心率。这与Rosa等、Habal等研究结果一致。Rosa等进行的多中心前瞻性队列研究共纳入心衰患者1398例,平均年龄(72.00±12.00)岁,校正性别、年龄等混杂因素后,多因素Logistic回归分析结果显示仅出院静息心率与心衰患者1年全因死亡风险相关(RR=1.18,95%CI:1.02~1.37,P=0.02),而入院静息心率及入院与出院静息心率差异与心衰患者1年全因死亡风险均无显著相关性,其RR(95%CI)分别为1.06(0.97~1.17)、1.00(0.91~1.09),P值分别为0.18、0.92。Habal等对9097例心衰患者的出院静息心率与出院1年全因死亡的关系进行了研究,同样得出出院静息心率的增快与心衰患者出院1年全因死亡风险有关(HR=1.41,95%CI: 1.16~1.72,P<0.01),而入院静息心率与出院1年全因死亡风险无显著相关性(HR=1.00,95%CI: 0.98~1.03,P=0.77)。综上,出院静息心率可作为心衰患者改善预后的干预靶点,且优于入院静息心率。
静息心率加快增加心衰患者全因死亡风险的可能机制为:一方面,静息心率加快使心室充盈时间缩短,心脏射血量减少,冠状动脉供血减少,致心肌缺血缺氧,加速动脉粥样硬化的发生,且持续的静息心率增快使心肌收缩力进一步下降、左心室后负荷增加,从而导致左心室肥厚和(或)心室重构;另一方面,神经内分泌系统失衡是导致心衰进展的关键过程,其中交感神经系统过度兴奋起主要作用,而静息心率增快是交感神经系统兴奋性增高的表现,长期的交感神经系统激活增加心肌细胞毒性作用,促使心肌细胞凋亡,导致心衰最终进展至终末期。除此之外,静息心率增快可降低心肌细胞膜电稳定性及心室颤动阈值,触发恶性心律失常等,从而增加死亡风险。因此,早期积极对心衰患者进行出院静息心率的合理干预,优化慢性心衰的治疗,有益于改善心衰患者预后。
综上,本研究相比于以往心衰患者静息心率的研究,其优势如下:一方面本研究探讨出院静息心率与心衰患者全因死亡的关联,另一方面分析比较入院与出院静息心率对心衰患者全因死亡的影响,为心衰患者的预后评估提供了更有价值的靶点。另外,本研究样本量大,随访时间长,这使得研究结果更为可靠。
本研究也具有局限性:首先,本研究采取单一的静息心率测量值代表心衰患者心率,心率存在波动性,个体测量结果易受多种因素影响,然而,国外有相关分析显示普通人群及心衰患者静息心率与24小时动态监测的平均心率之间存在良好相关性,且本研究采用心衰患者出院静息心率,处于心衰相对稳定期,结果较为准确;其次,本研究未进一步对心衰患者的具体死亡原因加以研究;最后,本研究对象为中国北方社区人群,不足以代表全人群,此结果尚待在其他人群中进一步验证,但本研究样本量相对较大,随访时间较长,研究结果对于制定心衰患者预后的诊治策略方面具有一定的参考价值。
声明:
1.本网站所有内容,凡是注明 “来源:心脏康复网”的文字、图片和音视频资料,授权转载时须请注明“来源:心脏康复网”。
2.本网所有转载文章系出于学术分享的目的,版权归原作者所有。如有侵权,请及时联系我们更改或删除。