随着人民生活水平日益提升,人们对自身健康的重视程度也逐渐提高。适量运动作为健康四大基石之一,在国家和公众层面愈发得到重视,越来越多的政治、经济政策关注运动在健康促进中的重要作用。《“健康中国2030”规划纲要》中明确指出:加强全民健身科技创新平台和科学健身指导服务站点建设,开展国民体质健康监测大数据,开展运动风险评估。大量科学研究表明,运动不仅可以提高生活质量,而且有利于高血压、糖尿病、肥胖等多种慢性疾病的预防,降低冠心病、脑卒中、癌症等重大疾病的风险。然而不科学、不适宜的运动不但不能为运动者带来健康,反而因锻炼不当导致运动伤害,甚至猝死。如何引导公众进行安全有效的运动是相关从业人员的重要课题。运动功能测评不仅是健康体检的重要组成部分,基于测评结果所给予的运动方案更是健康管理的重要抓手。以运动测评为契机,建立完备的运动健康管理体系,将为“健康中国”计划提供切实可行并易于推广的健康促进模式。目前尚无独立、完整、科学且能与我国国情紧密结合的运动功能测定与评估医学规范,未对运动素质、体适能、心肺耐力等动态功能进行整体评估,测评方案、流程、安全保障、训练指导与监督等均存在潜在风险,亟须通过量化的运动功能测评得到安全有效的运动生理阈值,发现运动系统功能的不足与不均衡,以及运动与日常生活活动中急慢性伤病的潜在风险,依据评估结果出具运动方案并实施,一段时间后再根据随访结果进行复测及调整,以形成基于运动功能测定与评估的健康管理方案。为满足整体运动功能测定和心肺耐力评估的临床工作需求,北京大学第三医院健康管理(体检)中心通过复习理论及反复临床实践进而编写运动功能测评流程,并邀请运动医学科、骨科、心内科、康复科等多学科专家共同讨论并制定了本运动功能测评规范。
一、运动功能测评专业团队组织架构
为使运动测评更加安全、有效、准确,应根据测评内容,结合各医疗机构实际情况,建立相应的专业团队,并在测评前充分评估筛査中的风险,以排除运动测试与后续运动干预的禁忌证人群,作为受检者进行有针对性的个体化运动指导与监测的指标之一。团队组织架构:应由经过系统培训的内科医师、外科医师(运动医学科、骨科、康复医学科等专业)、护士、康复治疗师等专科人员组建测评团队,负责检前风险评估、运动系统体格检査、身体姿态评估、运动素质评估、心肺耐力评估和运动方案制定等。
二、 运动功能测评流程
具体内容包括检前风险评估、运动系统体格检査、身体姿态评估、运动素质评估及心肺耐力评估、出具运动方案(图1)。
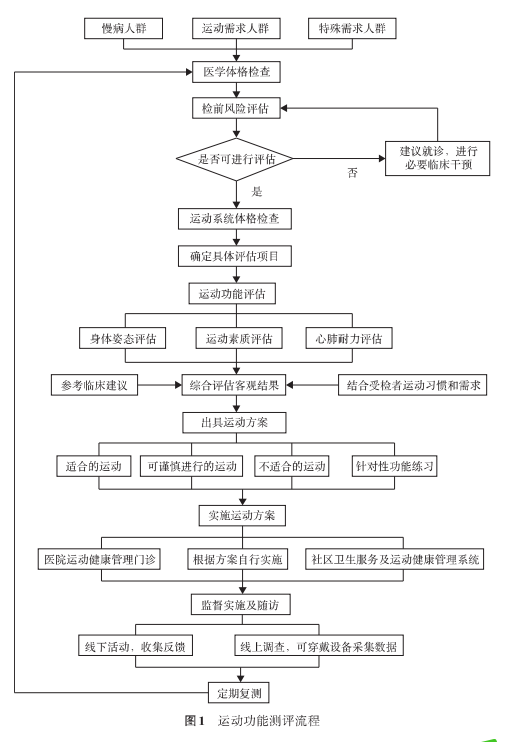
三、 运动功能测评的环境设备要求、内容与方法
(一)运动功能测评检前风险评估
1. 环境、设备要求:
独立房间;诊查床。
2. 检查内容:
(1)健康状况及既往病史:详细询问受检者心脑血管、代谢和肾脏等疾病病史,目前药物治疗情况,以及是否具有相关疾病症状,以便在运动测试前筛查出运动及运动测评高风险人群。对应的体力活动准备问卷的基本问题包括:①医生是否曾经告诉过你患有心脏病,并且只能参加医生推荐的体力活动。②当你参加体力活动时,是否感觉胸痛。③自上个月以来,你是否在没有参加体力活动时发生过胸痛。④你是否曾因头晕跌倒或曾失去知觉。⑤你是否有因体力活动变化而加重的骨或关节疾病(如腰背部、膝关节或髋部)。⑥最近医生是否因为你的血压或心脏问题给你开药。⑦你是否知道一些你不能进行体力活动的其他原因。同时应询问运动习惯等相关情况,用于个性化运动指导。(2)医学体格检查:包括血压、心率、心肺查体等体格检查,心电图、颈动脉超声、超声心动图等辅助检查,建立和持续维护个人专属的运动健康档案。
(二) 运动系统体格检査
1. 环境、设备要求:
独立房间;诊查床。
2. 检查内容:
(1)询问运动系统伤病史;(2)肩关节运动系统查体;(3)肘关节运动系统査体;(4)腕关节运动系统查体;(5)韻关节运动系统查体;(6)膝关节运动系统査体;(7)踝关节运动系统查体;(8)颈椎运动系统查体;(9)胸腰椎及髄尾部运动系统查体。对运动系统的状态和功能进行系统评估,发现已经存在的伤病或潜在风险,避免在后续进行的运动测评项目及运动锻炼中岀现或加重损伤。
(三) 身体姿态评估
1. 环境、设备要求:
独立房间,如受检者穿着衣物过于宽松不易确定身体骨性标志时,可供受检者穿紧身内衣测评,并确保受检者在完成动作时不被干扰。测评房间墙壁要求为纯色。如条件允许,可在墙面设置垂线及水平线作为标记,便于测评人员参照观察。如有留存影像资料的需要,可采用相应设备拍摄照片。
2. 检査内容:
(1)静态评估:包括自然站立、站立位体前屈、站立位脊柱后伸、站立位体侧屈、站立转体姿态评估;(2)动态评估:包括双臂上举蹲起、双手叉腰单腿提膝站立、坐位双腿提膝姿态评估。通过评估基本姿态及完成功能性身体活动基本动作时表现出的动作模式,发现日常生活活动及运动中的潜在风险,与其他测评结果相结合提出干预方案,降低急慢性运动损伤风险。
(四) 运动素质评估
1. 环境要求:
独立房间。
2. 检查内容及设备:
(1)身高体重:身高计、体重秤;(2)人体成分分析:体成分分析仪,需至少可提供体脂肪(左右上肢、左右下肢和躯干部位具有单独数值)、体脂百分比、肌肉含量、节段肌肉量(左右上肢、左右下肢和躯干部位具有单独数值)、内脏脂肪面积等身体成分结果;(3)反应时:反应时测试仪;(4)握力:握力计或握力测试仪;(5)背力:背力测试仪;(6)闭目单腿站立:闭目单脚站立测试仪,或秒表;(7)纵跳:纵跳测试仪;(8)坐位体前屈:坐位体前屈测试仪,或垫子及秒表;(9)1min仰卧半起坐(女性):仰卧起坐测试仪,或垫子及秒表进行人工计数;(10)1min俯卧撑(男性):俯卧撑测试仪,或垫子及秒表进行人工计数。
多方面评估基础运动素质,涵盖骨肌肉力量、身体柔韧性、反应敏捷性、协调性、平衡能力等指标。评估数据结果根据《国民体质测定标准手册成年人部分)》标准得出相应评分,可单独评价每项运动素质在同性别同年龄段国人中所处水平,并可按照完成项目评分占满分的百分数得出运动素质的整体水平。量化评估各项日常生活活动及运动锻炼相关运动素质水平,作为制定个体化运动方案的依据,并可通过复测评价受检者功能水平的发展变化。
(五) 心肺耐力评估
心肺耐力是身体吸收、运送和利用氧气的能力,也反映人体日常体力活动和承受长时间体力劳动和运动的耐久能力,反映心脏功能、肺功能和肌肉的血液循环能力,是指一个人持续进行身体活动的能力。常用评估方式包括以下几种。
1. 6min步行试验:
(1)环境、设备要求:应在温度适宜、安静及空气流通的长而直的平坦走廊内进行,需要硬质地面。在长30m的走廊上每3m做出一个标记。折返点上放置圆锥形路标作为标记,在地上用色彩鲜艳的条带标出起点线。起点线代表起始点,也代表往返一次的终点。同时需要计时器、血压计、抢救药品及除颤仪等急救设备。(2)检査内容:试验前受检者在起点旁坐椅子休息≧10min,测量心率、血压及脉氧饱和度,介绍试验过程及注意事项,记录运动前Borg呼吸困难和全身疲劳情况;测试中密切关注受检者的临床表现,6min结束后用Borg分级评价呼吸困难和全身疲劳程度,统计总步行距离,监测并记录心率和脉氧饱和度。推荐用6min步行试验绝对值变化比较(如距离提高),而不是将每次的结果与正常值来比较。6min步行试验可较准确地反映受检者日常活动情况,与一些生活质量的评价指标相关性较好。
2. 运动试验:
(1)设备要求:跑步机或功率车等运动刺激器、心电图运动试验测试系统,以及抢救药品及除颤仪等急救设备。(2)检査内容:一种无创性检查手段,目前多采用平板运动试验,Bruee方案最为常用,运动试验观察指标有:最大运动量、从静息到最大运动量以及恢复过程中的心率和血压变化、运动中是否出现心绞痛症状或心电图异常(ST段变化或心律失常)、运动终止的原因等。让受检者在活动平板上走动,根据所选择的运动方案自动分级递增速度与坡度以调节负荷量,直到达到目标心率,次极量负荷水平=(220-年龄)x0.85。分析运动前、中、后的心电图变化,运动前描记卧位、立位心电图并测量血压作为对照,运动终止后一般观察6min。运动试验通过改变运动时的速度和坡度逐级增加运动负荷量,从而增加心肌耗氧量,并对受检者进行心电图检测和心功能评定,有重要临床价值。
3. 心肺运动试验:
(1)环境、设备要求:测试环境一般>20m2,可容纳跑步机或功率车等运动刺激器、心肺运动测试系统,以及抢救药品及除颤仪等急救设备,房间应有良好的采光和通风。(2)检查内容:在逐渐递增的运动负荷下,通过收集受检者呼出的气体并加以分析,监测机体在运动状态下的最大摄氧量、无氧阈、二氧化碳排出量、心率、血压、心电图等一系列数据指标,评估和了解心脏、肺脏和循环系统之间的相互作用与贮备能力。心肺运动试验皿可阐明运动不耐受、运动相关症状或状况下的病理生理学机制,而且在运动治疗方案制定、康复效果评价、疾病鉴别诊断、预后评价等方面都具有重要临床价值。心肺运动试验各项基本参数:峰值摄氧量(peak oxygen uptake,VO2peak)、无氧阈(aerobic threshold,AT)、氧脉搏(peak oxygen pulse,VO2/HR)、摄氧量变化与功率变化比值(oxygen uptake related to work rate,△VO2/△WR)、二氧化碳通气当量(ventilatory equivalent for carbon dioxide,VE/VCO2)、呼吸储备(breathing reserve,BR)等,具有重要价值。
四、运动功能测评的质量控制
(一)检前
1. 专业人员培训:
组建测评团队,进行系统培训,并做好各种流程演练和设备维护等准备工作。
2. 检前准备:
检前需完善体力活动准备问卷,询问既往病史及外伤史,完善体格检査及医学相关检査,充分评估后确定是否进行运动功能测评及技术方法等内容。测评前,受检者需接受培训以了解测评目的、测评流程、测评风险及不良情况应对等相关内容,并签署知情同意书。如测评中出现不适,应及时吿知工作人员。
(二) 检中
运动功能测评人员应严格执行各项操作规范,正确使用设备,并严密监测受检者情况,出现突发情况严格遵照相关预案进行处理。
(三) 检后
1. 留观:
直至受检者恢复至运动前水平,以便发现测评后出现的运动不良情况。
2. 转归:
根据结果岀具运动建议或就诊指导,并做报告解读。
3. 随访管理:
需定期进行随访及复测,检验干预效果,并作为调整干预方案的依据。
4. 风险防控:
不可仅着重于提升运动技能,更要关注心血管疾病的运动安全,进行安全有效且有针对性的运动干预。应遵循有效阻断、动态调整、因人而异、可行度高等原则。
五、运动方案的制定
运动方案需依据功能测评的客观结果,制定适合受检者健康水平、身体形态、基本运动素质、心肺耐力、运动习惯与偏好以及预期运动目标等因素的方案。在确保安全的前提下,循序渐进提高受检者身体活动能力和整体健康水平。
(一)运动方案的制定原则
1. 结合运动系统体格检查结果:
若存在肿胀、疼痛等不适症状及阳性体征,以及存在关节及脊柱的活动度异常、肌肉力量减弱,则根据检查结果在运动方案制定中规避相应风险,避免发生或加重已有的运动系统损伤,并进行有针对性的相应功能练习,通过提高功能减轻症状或降低损伤发生的。
2.结合心肺耐力评估结果:
为保证安全性和精准程度,运动方案应使用实际测定的峰值心率(peak heart rate,HRpeak)和VO2peak来确定有氧与无氧区间,运动强度通过VO2peak、HRpeak及心率储备(heart rate reserve,HRR)的百分比,主观疲劳感觉和训练区间来确定(表1)。

3. 结合身体姿态评估结果:
根据静态姿态及动作评估的定性观察结果,发现身体各部位在身体活动中的参与程度。在运动方案制定中规避使用较多身体部位进一步过多活动而发生劳损类伤病的概率,并对使用较少部位增加适当运动进行指导,避免因局部运动能力相对不足,在身体活动中急性损伤风险增加。根据身体完成特定动作的运动模式特点,发现上下肢及躯干在整体运动中参与过多或过少等现象,身体重心在动作中是否稳定,动作中重心在左右下肢之间移动是否均衡等,给出相应运动方案及运动与生活活动中应关注安全的提示,从而降低运动损伤风险。
4. 结合运动素质评估结果:
若存在运动素质绝对或相对不足,在制定运动方案时,应有针对性地提高明显不足的运动素质项目,并改善各项素质间的不均衡。在运动素质不均衡时,不建议进行较为剧烈的、长时间的、有身体接触的对抗性及竞赛性运动,并应建议尽快通过适当练习调整纠正,以免造成急性损伤高发,或身体其他部位出现代偿模式造成劳损性伤病。
5. 结合受检者原有习惯或运动偏好:
提高可实现性及可持续性,方便受检者完成运动锻炼,获得更好的身心健康益处。
(二)运动方案的内容构成
运动方案内容包括适合目前功能水平的运动、可谨慎进行的运动、不适合的运动以及针对性功能练习,应具体到运动频率和强度、时间、类型或方式、总量和进度等细节。
1. 运动频率和强度:
进行≧N5次/周的中等强度或≧N3次/周的较大强度有氧运动,或3~5次/周的中等和较大强度相结合的运动。力量练习2~3次/周间隔进行,集中练习后充分休息,有利于疲劳消退及肌肉含量与力量的增长。
2. 运动时间:运动持续时间应与运动强度相协调。建议无慢病相关需求的健康人进行指南推荐的≧150min/周的中等强度运动,或≧75min/周的高强度有氧运动,或两者的等效组合。但建议可将中等强度有氧运动逐渐增加到300min/周,或高强度有氧运动150min/周,或同等组合,这对健康成年人有额外益处。力量练习的时间取决于练习动作的数量及间歇时间等。以健康维护和促进为目标的力量练习,包括运动前热身、运动后冷身及组间休息在内的总时间应控制在≤60min,避免造成过度疲劳、过度训练以增加急慢性伤病风险。
3. 运动类型或方式:
(1)针对骨骼肌肉系统的功能练习:釆用自重作为负荷进行的徒手力量练习,如静蹲、深蹲、俯卧撑、普拉提、力量瑜伽等;器械力量练习可结合哑铃、杠铃、弹力带、沙袋、联合器械等;练习部位涵盖上肢肌群、肩胛带稳定肌群、躯干核心肌群、骨盆带稳定肌群及下肢与足踝部肌群;并包括针对身体姿态及运动素质测评中功能短板或相对不足制定的康复功能练习。(2)针对心肺耐力及呼吸模式的练习:可采用间歇性有氧运动,选择有节律、大肌群参与的运动方式,如健步走、跑步、跳绳、划船机、椭圆机、舞蹈、武术、健身操等方式提高心肺耐力。(3)适合的整体运动类型及具体练习方法:包括小球、大球类,户外徒步等整体性运动。(4)不建议的运动类型或方式:长时间低强度有氧运动;不符合受检者功能水平的运动,如下肢肌肉含量不足,纵跳、单腿闭眼站立水平低于正常范围,身体姿态评估中双侧下肢受力不均衡,心肺耐力减低,则不适合采用较长时间较大强度的跑步或球类等运动项目作为日常锻炼方式。
4. 运动总量和进度:
(1)评估和适训期:密切观察受检者的心血管反应,安全落实运动方案并保持依从性,以达到运动效果。(2)适应期:进行N4次/周的运动,逐渐增加运动时间,在3~4周内逐步达到总运动时间约100min/周,接近或达到中等强度。(3)提升期:一般从第3周左右开始,运动时间较前一阶段长,中等运动强度达到150min/周。(4)保持期:一般从3个月左右开始,进行X次/周、累计徂50min的有效运动,运动强度可稍大于中等强度。运动建议要体现整体连续性,应严格控制运动强度,且要有效预防运动损伤、提升运动功能。
六、运动功能测评后的随访与监测
1. 随访计划:
受检者进行运动功能测评及接受并执行运动指导后,需定期进行随访及复测,检验干预效果,并作为调整干预方案的依据。时间节点通常为前次测评后的3、6或12个月。(1)肌肉骨骼神经系统:动作模式调整需1~2个月,骨骼肌含量增长需8~10周,动作模式建立及固定、神经系统调节稳定所需时间更长。(2)呼吸训练:呼吸与整体运动能力密切相关,呼吸训练及干预后呼吸模式的调整和建立通常需要数月时间。(3)有氧耐力提高、无氧阈心率及摄氧量改善:需要在运动锻炼后的3~6个月以上逐步显示出客观指标变化。
2. 复测内容:
复测应进行包括基础健康状况、人体成分、身体姿态、运动素质和心肺耐力等项目,或根据受检者具体情况进行调整,适当增减测评项目制定个性化复测方案。
3. 健康管理:
健康管理在国外已经发展几十年,但在我国还属于起步阶段,专业性的运动健康管理尚属新兴行业。运动功能测评后给予科学个体化的运动指导,结合适当线上线下指导,应用云平台并配合可穿戴设备等收集必要信息进行运动健康管理,形成疾病以前进行安全有效且有针对性的运动干预,可有效阻断、延缓甚至逆转疾病的发生和发展进程,实现维护和促进健康的目的。实施运动功能测评后的运动健康管理,可更好地为健康人群提供有针对性的个体化运动指导与监测,是变被动疾病治疗为主动健康管理的重要途径,此外可通过健康教育提高广大人群的健康素养,树立健康管理的理念和行为,使受检者受益终身。
声明:
1.本网站所有内容,凡是注明 “来源:心脏康复网”的文字、图片和音视频资料,授权转载时须请注明“来源:心脏康复网”。
2.本网所有转载文章系出于学术分享的目的,版权归原作者所有。如有侵权,请及时联系我们更改或删除。