据统计,我国≥60岁老年人口数占全国总人口数的18.7%(约2.604亿),其中约30%的老年人是糖尿病患者。中国老年2型糖尿病防治临床指南(2022年版)指出,老年糖尿病患者应在医生指导下参与制定和实施有益于控制各项代谢指标的运动计划。运动是预防和治疗老年糖尿病的有效方法之一,适度的运动较单纯饮食控制更有益于老年患者代谢和心理平衡。运动不仅可以通过降低胰岛素抵抗和积极影响胰岛素分泌来改善血糖,还可以降低心血管风险。而传统的运动干预缺乏对患者运动能力和运动风险的评估,患者运动安全无法保证,导致患者依从性不高。老年糖尿病患者开始运动治疗前需进行运动风险评价和运动能力评估。心肺运动试验(cardio pulmonary exercise test,CPET)是评定心肺功能状态的金标准,通过该试验能了解患者的有氧运动能力,评估运动过程中出现心肌缺血、血压过高、血氧过低等意外的概率,可以帮助糖尿病患者安全、有效的运动。但该试验需要使用特殊仪器,成本贵、操作复杂,需要专业人员执行。对于患有多种慢性疾病的老年人群,6分钟步行试验(6-minute walk test,6MWT)是一种合适的运动耐量评估替代方案。6MWT是通过测量在规定时间内行走的距离来评估受试者的身体功能,能够较好地模拟受试者日常生活中的生理状态,因此对于评估患者的整体运动能力和功能状态具有重要意义。与传统6MWT相比,智能化6MWT可测量血压,可监测12导联心电图,且能够同屏同步显示测试数据,并自动生成报告(心肺功能报告、疲劳度测试报告、心电图检查报告),试验结束后,智能化6MWT还能自动计算步行距离并生成运动处方。因此,本研究以智能化6MWT为指导,为老年糖尿病患者制定个体化的运动方案,在老年糖尿病患者糖脂代谢指标控制中取得较好效果。现报道如下。
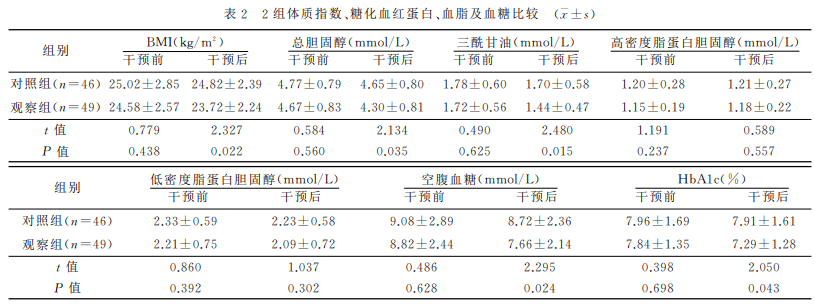
1. 资料与方法 1.1 研究对象 选取2022年6月-12月在我院就诊的老年糖尿病患者100例。纳入标准:符合糖尿病诊断标准;年龄60~75岁;半年内未规律运动锻炼;能坚持运动。排除标准:有严重的糖尿病并发症;增生性视网膜病变;1个月内发生过心肌梗死,有不稳定型心绞痛或心脏搭桥手术史;静息时心动过速或过缓(频率>120次/min或<50次/min),血氧饱和度<90%;高血压控制不良;严重的肺部疾病、周围血管疾病以及神经疾病。采用随机数字表法将其分为对照组和观察组,各50例。其中对照组4例、观察组1例在研究过程中失访,最终对照组46例和观察组49例完成本研究。2组性别、年龄、文化程度、医疗付费方式、糖尿病病程等一般资料比较,差异均无统计学意义(表1),具有可比性。本研究已通过河南省人民医院医学伦理委员会批准(2022212),并且所有研究对象均已签署知情同意书。 1.2 干预方法 研究期间,2组患者饮食习惯不变,保持现有治疗方案,不调整降糖药物剂量,均干预12周。 1.2.1对照组 根据患者年龄、病情、喜好和身体承受能力指导患者选择适宜的运动方式,并要求患者每周运动150min以上。(1)有氧运动。包括快走、慢跑、骑自行车、有氧健身操等,每周5~7次,每次30min以上。(2)抗阻运动。运动工具包括弹力带、哑铃等,每周2次,2次锻炼间隔≥48h。 1.2.2观察组 给予基于智能化6分钟步行试验的个体化运动干预,具体措施如下。 1.2.2.1组建运动管理小组 组员包括1名内分泌科护士长、1名糖尿病专科医生、3名糖尿病专科护士、1名实验员。护士长负责研究的质量控制和项目推进;糖尿病专科医生负责制定个体化运动方案、医疗咨询和紧急事件的处理;糖尿病专科护士负责智能化6分钟步行试验和运动干预;实验员负责数据的收集和整理。 1.2.2.2智能化6分钟步行试验 糖尿病专科护士采用智能化6分钟步行监测分析系统为患者进行6分钟步行试验。该系统能实时监测患者运动过程中的心电图、血压、血氧、呼吸等,试验结束后还能智能化生成心率变异分析报告、肺功能评测报告、Borg疲劳度测试报告,计算运动代谢当量和6分钟步行距离(six minute walk distance,6MWD),并自动生成运动处方,以辅助医护人员评估患者的心肺功能及运动能力。 1.2.2.3个体化运动运动 管理小组根据患者6分钟步行试验结果及自动生成的运动处方,与患者共同讨论、制定个体化的运动方案,并根据患者6分钟步行试验指标变化情况实时调整运动方案。(1)有氧运动。①运动方式:地面步行运动。②运动强度:以20min为1个训练周期,步行目标距离为在20min内可以步行的最大距离(20MWD),即6MWD×3.33,第1周以20MWD的80%进行运动,第2周以20MWD的90%进行运动,第3周以20MWD的100%进行运动;3周之后再次进行6分钟步行试验,计算出新的20MWD,并按照新的20MWD的80%、90%、100%进行运动。③运动时间及频率:运动时间安排在餐后1h,每周至少运动5d,每天1个训练周期。(2)抗阻运动。①运动强度:根据患者自身情况选择合适的弹力带,开始训练时以患者能够轻松完成正确的训练动作为宜,有一定的训练基础以后,就选择阻力更大的弹力带,慢慢增加训练强度。②运动方式:指导患者利用弹力带进行不同部位的抗阻运动(如肱二头肌、肩部肌群、胸部肌群、背部肌群、臀大肌和腿部肌群)。弹力带由研究项目组提供。③运动时间及频率:每周2次,2次锻炼间隔≥48h。抗阻运动宜循序渐进,指导患者第1个月,每次完成3组运动,每个动作重复8次为1组;第2个月,每组次数增加至12次;第3个月,每组次数增加至15次。运动前的准备动作、有氧运动、抗阻运动、运动后的整理活动及运动注意事项均有相应的视频,患者住院期间由责任护士指导其运动,出院后根据视频坚持运动。 1.3 评价指标 分别于干预前和干预12周后监测患者空腹血糖、糖化血红蛋白(HbA1c)、总胆固醇、三酰甘油、高密度脂蛋白胆固醇(HDL)、低密度脂蛋白胆固醇(LDL)、体质指数(BMI)。 1.4 统计学方法 采用SPSS23.0软件进行统计学分析,符合正态分布的计量资料以均数±标准差(x±s)表示,采用独立样本t检验,计数资料采用频数、构成比表示,组间比较采用χ2检验。检验水准为α=0.05。 2. 结果 干预前,2组BMI、总胆固醇、三酰甘油、HDL、LDL、空腹血糖、HbA1c值比较,差异均无统计学意义;干预12周后,观察组BMI、总胆固醇、三酰甘油、空腹血糖、HbA1c值均低于对照组(表2)。 3. 讨论 老年糖尿病患者随着年龄和病程的增加,其腿部和足部的肌肉退化会导致肌肉功能障碍、活动能力下降,并增加残疾、溃疡和截肢的风险。运动训练是增强体能的有效方法。运动训练有利于改善老年糖尿病患者的衰弱状态和血糖水平,提高其躯体功能。有氧训练可改善神经结构和功能,并改善神经性体征和症状。抗阻训练可改善肌肉性能,并减轻神经性疼痛。但高强度运动可能增加组织氧供,导致活性氧产生增多,从而增加老年糖尿病患者的组织损伤。本研究基于智能化6分钟步行试验结果,在智能、有效评估患者心肺功能和运动功能的基础上,辅助制定个体化运动处方。12周后观察组空腹血糖和糖化血红蛋白均低于对照组,与张爽等及Domínguez-Muñoz等的研究结果一致。原因可能是合理的运动更容易为患者所接受,患者运动依从性高,从而运动获益高。基于6分钟步行试验为老年糖尿病患者制定个体化的有氧运动,可通过增加胰岛素受体数量,提高胰岛素敏感性,进而改善胰岛素抵抗。而本研究中基于6分钟步行试验为老年糖尿病患者制定个体化的抗阻运动,是以自身体重和弹力带的阻力来提供负荷阻力,在较短时间内增加肌肉力量和体积,促进细胞内葡萄糖转运蛋白4转移到骨骼肌细胞膜表面,从而增加骨骼肌对葡萄糖的摄取和利用,有效降低血糖水平。运动增加了肌肉组织代谢率,使得机体对糖的需求增多,促进HbA1c分解,减少血红蛋白的糖基化,促使血红蛋白与氧的结合,从而降低HbA1c。因此,基于智能化6分钟步行试验为老年糖尿病患者制定易于接受的个体化运动,患者运动依从性高,血糖控制效果好。 本研究结果显示,干预12周后观察组体质指数、总胆固醇、三酰甘油均低于对照组。与许聿新等[18]的研究结果一致。可能原因为运动改善了肌肉成分、增加了肌肉力量,减少了脂肪堆积,从而改善了患者的脂代谢。这表明基于智能化6分钟步行试验的个体化运动对老年糖尿病患者脂代谢具有积极的影响,能够有效改善患者血脂情况。 综上所述,根据智能化6分钟步行试验为老年糖尿病患者制定个体化运动方案,能有效评估患者心肺功能,帮助患者安全、有效的锻炼,降低了患者血糖及血脂的水平。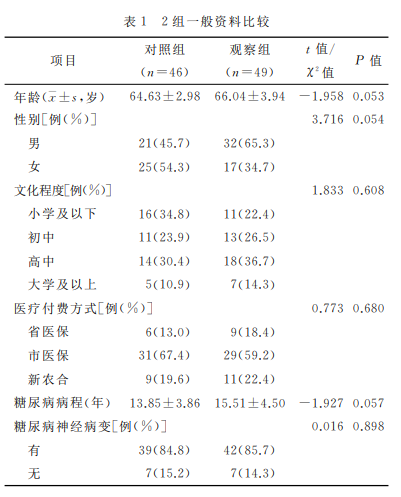
声明:
1.本网站所有内容,凡是注明 “来源:心脏康复网”的文字、图片和音视频资料,授权转载时须请注明“来源:心脏康复网”。
2.本网所有转载文章系出于学术分享的目的,版权归原作者所有。如有侵权,请及时联系我们更改或删除。