临床资料
一、一般资料 患者,女性,50岁,发热6d,伴干咳、胸闷不能平卧,于2022年12月17日外院就诊,胸部CT可见多处片状磨玻璃影,肺淤血,双肺感染,考虑病毒性肺炎。新型冠状病毒(SARS_120V-2)核酸检测:阳性。就诊2h后患者意识丧失,呼之不应,心电图示窦性心动过速,下壁及前壁导联ST段弓背向上抬高,心肌酶学显著升高,考虑“急性心肌梗死”,于2022年12月18日转入本院。入院后急诊紧急行主动脉球囊反搏(IABP)植入术,急诊冠脉造影示管腔通畅,未见狭窄闭塞病变。床旁超声心动图提示室间隔及大部分左室游离壁运动明显减低,左室射血分数(LVEF)18%,结合病史特点及检查结果,考虑心肌炎,转入CCU进一步诊治。患者平素身体健康,无过敏史,否认吸烟、饮酒、家族史、传染病史、输血史、外伤、中毒、新冠疫苗接种史。 体格检查:体温38.5℃,脉搏125次/min,呼吸24次/min,左上臂血压90/55mmHg(1mmHg=0.133kPa),右上臂血压100/50mmHg,血氧饱和度86%,体重52kg。双肺呼吸音弱,未闻及干湿性啰音。心前区无隆起,心尖搏动无异常,心尖搏动位于胸骨左缘第五肋间与左锁骨中线交点内0.5cm,触诊心尖搏动无抬举感,无震颤,无心包摩擦感,叩诊心界饱满,心率125次/min,律齐,未闻及病理性杂音。无脉搏短绌,双下肢无浮肿,双侧足背动脉搏动减弱。 二、检查 血常规:白细胞计数18.7×109/L,中性粒细胞计数16.8×109/L,血红蛋白104g/L,血小板计数164×109/L,肌红蛋白>500ng/ml,B型利钠肽1260pg/ml,肌钙蛋白T28200.1ng/L,谷丙转氨酶70U/L,甘油三酯1.6mmol/L,总胆固醇4.43mmol/L,血糖7.74mmol/L,D-二聚体1010ng/ml,肌酸激酶同工酶47.7U/L,钾3.5mmol/L,C反应蛋白测定9.7mg/L,血气分析(循环及呼吸辅助支持下):pH值7.34,氧分压326mmHg,二氧化碳分压30mmHg,红细胞外剩余碱−10.1mmol/L,全血剩余碱−8.0mmol/L,乳酸11.3mmol/L。冠脉造影:管腔通畅,未见狭窄闭塞病变。超声心动图:左室舒张末期内径(LVD)42mm,LVEF18%,室间隔及大部分左室游离壁运动明显减低,左室射血分数明显减低,少量心包积液。心电图:窦性心动过速,下壁及前壁导联ST段呈弓背向上抬高0.1~0.5mV。 三、诊断与鉴别诊断 诊断:暴发性心肌炎,心功能Ⅳ级,心源性休克,代谢性酸中毒,乳酸性酸中毒。 诊断依据:患者为中年女性,有发热和病毒感染史,出现血流动力学不稳定突发意识丧失;肌钙蛋白明显升高;心电图示窦性心动过速、多导联ST-T改变;冠状动脉造影示冠脉血管通畅,未见狭窄闭塞病变,排除急性心肌梗死。 鉴别诊断: (1) 急性心肌梗死。多有心血管病危险因素;持续胸痛>20min心电图可见ST段弓背向上抬高伴T波高尖或倒置,可出现病理性Q波,或新发的完全性左束支传导阻滞;心肌损伤标志物呈动态改变;冠状动脉造影可发现血管闭塞。而本例患者已完善冠脉造影,排除急性心肌梗死。 (2) 主动脉夹层。一般会有血压急剧升高,双上肢血压存在显著差异,疼痛剧烈呈撕裂样。本例患者无明显血压升高和双上肢血压显著差异,故暂不考虑该诊断。 (3) 急性心包炎。此病心电图多呈相应导联ST段弓背向下抬高,心前区疼痛多发生于体位改变、深呼吸、咳嗽、左侧卧位时,故暂不考虑该诊断。
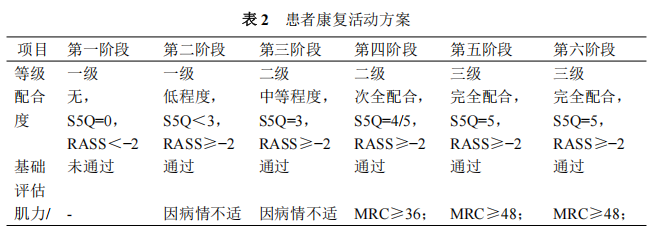
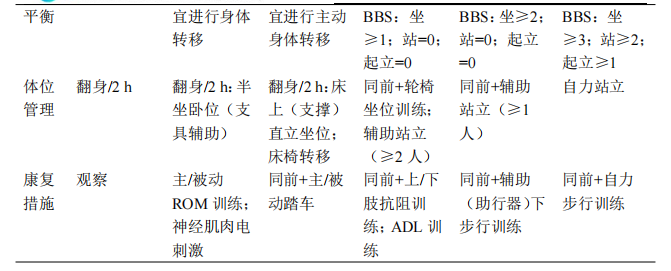
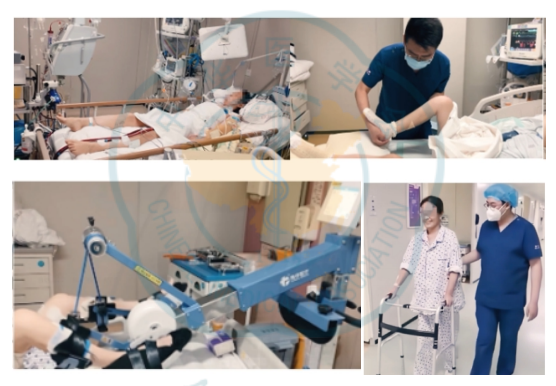
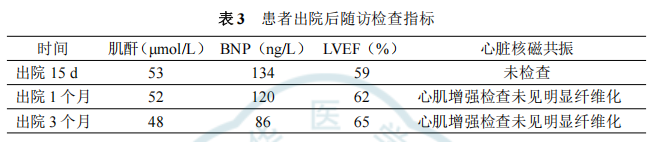
四、治疗 患者病情进展急快,入院后6h出现气促,血压降至55/40mmHg,血氧饱和度降至78%,心电监护示窦性心律,三度房室传导阻滞,室性逸搏心律,血气分析提示乳酸酸中毒,同时少尿。参照2017年《成人暴发性心肌炎诊断与治疗中国专家共识》积极进行救治,立即启动ECMO、机械通气、IABP、连续肾脏替代疗法(CRRT)、临时起搏器等机械辅助治疗,同时给予营养心肌、抗病毒、抗感染、补充凝血因子等对症支持治疗,并动态评估,适时开展早期康复。具体如下。 (一) 药物治疗 1. 免疫调节:糖皮质激素联合免疫球蛋白。每天2次甲泼尼龙160mg静脉推注,连续应用5d后减量至每天80mg;持续应用5d免疫球蛋白静脉滴注,每天20g后减量至每天10g连续应用5d。 2. 抗病毒、抗感染:奥司他韦抗病毒、万古霉素、利奈唑胺、头孢曲松抗感染。 3.其他:维生素C/B6抗氧化、辅酶Q10营养心肌、碳酸氢钠纠酸、肝素抗凝等。 (二) 生命支持与康复治疗 在保证患者安全的前提下,制订个体化康复方案,将康复治疗分为“三级六阶段”逐步展开,具体如下。 康复活动安全指征是开展康复治疗的前提,由开始和停止两部分组成,其中关于患者配合程度的评估使用躁动镇静评分(Richmond agitation-sedation scale,RASS)及标准化5问题问卷(standardized five questions,S5Q)。RASS评分是重症患者镇静躁动程度的评价工具,根据患者对声音、身体刺激以及行为表现可分为昏迷(−5分)、重度镇静(−4分)、中度镇静(−3分)、轻度镇静(−2分)、昏昏欲睡(−1分)、清醒平静(0分)、不安焦虑(+1分)、躁动焦虑(+2分)、非常躁动(+3分)、有攻击性(+4分);S5Q评估内容主要包括睁闭眼、注视、张口并伸舌头、点头、检查者数到“5”时抬起眉毛五项,受试者做对一项记1分,满分5分,≥3分则表明患者配合程度良好。 开始活动指征: (1) 意识清楚且能够配合,行气管插管者RASS躁动镇静评分−1~0分。 (2) 心血管储备:静息心率<50%年龄预测最大心率(HRmax);近期血压变异性<20%(MAP>60mmHg);心电图无明显缺血或严重心律失常; (3) 呼吸储备:氧合指数>200;SpO2>90%;呼吸模式可,静息呼吸频率<30次/min。 (4) 无可能影响活动反应的药物(如:大剂量升压药)。 (5) 无活动性出血。 (6) 血红蛋白>7g/dl、血小板计数>20000/mm3、白细胞计数4300~10800/mm3、体温<39℃、血糖3.5~18mmol/L、肌钙蛋白和B型脑钠肽(BNP)水平无进一步升高。 (7) 其他:无骨科/神经系统活动禁忌证、下肢深静脉血栓形成或肺栓塞稳定、超重患者活动具备安全性。 停止活动指征:患者进入早期活动阶段后,若出现以下任一表现,则立即暂停活动。 (1) 收缩压(SBP)>180mmHg,平均动脉压(MAP)<60mmHg; (2) 心率<40次/min或>130次/min; (3) SpO2<90%; (4) 呼吸频率(RR)>45次/min; (5) 镇静患者躁动明显,RASS评分>+2分,或患者主诉胸闷、疼痛等不适; (6) 患者拒绝活动。 本例患者在器械辅助生命支持下,经过科学、全面的评估后,分别对患者的身体功能、日常活动及环境因素实施结构化综合干预,通过评估患者的配合程度及肌力表现,制定阶段化康复活动方案,包括体位管理、离床训练、运动功能训练等,训练强度循序渐进,以患者耐受为主。并做好每个阶段晋级负荷评估,安全、有效地开展康复治疗,帮助患者逐步恢复功能。阶段化康复评估过程(危险分层参照《成人暴发性心肌炎护理策略专家共识》、《冠心病患者运动治疗中国专家共识》对患者进行危险分层,本例患者危险分层为高危,需在严密的医学监护下进行心脏康复训练)见表1,康复活动方案见表2。 注:基础评估,①神经系统RASS<3分、颅内压≤20mmHg;②呼气末正压<10cmH₂O、吸氧浓度<70%、SpO2>90%、5次/min 进阶负荷评定标准: (1) 未出现胸痛、呼吸困难,心悸等自觉症状。 (2) 心率未超过120次/min或增加次数未超过30次/min。 (3) 未出现恶性心律失常。 (4) 心电图未出现缺血性改变,ST段下降<1mm,ST段没有显著升高。 (5) 活动结束后收缩压上升或下降未超过20mmHg。 (6) 活动结束后患者自我感知劳累程度Borg评分,尽量保证在11~13分。 (7) 端坐位/轮椅坐位时间≥20min方可进入下一阶段。 (8) 患者出现凝血障碍、插管部位出血、血流动力学不稳定、导管位置不稳固则不能进阶,需根据病情,判断进阶方案。 (三) 营养治疗 营养处方,每日热量供给从20~25kcal/kg开始,代谢状态稳定(血清尿素氮非进行性升高,血糖6~9mmol/L,生命体征平稳及氧和指数≥200)后逐渐增加达到25~35kcal/kg。三大营养物质供热比为蛋白质15%~20%、脂肪20%~25%、碳水化合物55%~65%,氮/能量比在1∶120~1∶150;同时补充维生素、微量元素和常量元素;并联合应用多种益生菌和益生元。营养支持包括肠外营养、肠内营养、肠内外联合营养、经口进食四种方式。早期以连续性泵输注肠内营养支持,不足部分由肠外营养补充,后期逐步转为经口高热量高蛋白饮食。 五、治疗结果、随访及转归 治疗结果:患者经过1个月余的综合康复治疗(图1),四肢肌力4级,坐位平衡2级,站位平衡2级,超声心动图提示心内结构未见明显异常,左室整体收缩功能正常:LVD42mm,LVEF60%。改良Barthel指数评分从0分到75分,左手握力由1.3kg升至13.1kg,右手握力由1.6kg升至16.4kg,最大吸气压由6cmH2O(1cmH2O=0.098kPa)升至52cmH2O、GAD-7焦虑量表2分(无焦虑),PHQ-9抑郁量表2分(无抑郁),匹兹堡睡眠质量量表9分(睡眠质量良好),步行距离可达200m,实现了日常生活基本自理。撤除胃管可进普食,撤除导尿管后膀胱功能恢复正常。 转归:出院的心肌炎患者可以分为痊愈性心肌炎、恢复性心肌炎和持续性心肌炎。痊愈性心肌炎患者的评估指标基本达到正常;恢复性心肌炎患者的部分评估指标未达到正常,但已有显著改善;持续性心肌炎患者的心脏结构和功能无明显改善。患者出院前检验检查指标未见明显异常,心脏核磁共振检查提示心肌增强检查未见明显纤维化该征象,判断患者为痊愈性心肌炎状态,于入院第46天办理出院。 建议患者出院6个月内运动强度从低等强度开始,待6个月后,经评估后可接受中-高强度运动的心脏康复治疗(Ⅱa,B)。为患者制定居家6个月内运动处方:借助运动手环进行心率监测,有氧运动以步行方式为主,步速3~4km/h,添加体操类活动如拉伸操,每周3~5次,每次≥20min,目标心率100~110次/min。 随访:出院后患者分别于半个月、1个月门诊复查,肾功能、BNP、心脏超声检查等指标明显改善,至出院后3个月复查时,各项检查指标均正常。出院后随访检查指标见表3。 讨论 暴发性心肌炎虽然起病急骤、进展迅速、早期病死率高,但度过急性危险期后,预后普遍良好。当患者出现严重的呼吸衰竭、循环衰竭时,应尽早启动机械循环支持治疗,以维持血流动力学稳定。呼吸机辅助通气可改善肺功能,降低患者劳力性负荷及心脏做功。ECMO能明显改善患者全身组织灌注,促进其心功能的改善。CRRT治疗通过连续、缓慢清除体内的水分、电解质和代谢废物,帮助维持电解质和酸碱平衡,减轻心脏和肺部的负担。IABP利用心脏的周期性收缩和舒张来辅助心脏泵血,从而改善心脏功能,增加冠状动脉的血流,维持血液动力学的稳定。同时,早期、足量地使用糖皮质激素和丙种球蛋白进行免疫调节治疗,可以消除变态反应,抑制炎性水肿、毒素和炎症因子对心肌的不良影响,从而减轻心肌细胞损伤。 及时开展早期康复及营养支持,是维持重症患者身体功能的基础。此时患者处于非特异性应激反应状态,脂肪动员增多,肌糖原转化为葡萄糖,血糖相应升高,同时蛋白质分解也较平常增多,导致患者处于极度消耗的状态,对营养需求明显增加。并因长时间机械通气导致膈肌严重萎缩,再加之长期卧床使患者出现ICU获得性肌无力和呼吸机相关性肺炎等并发症。因此,营养方面选用富含乳清蛋白的营养制剂和优质蛋白饮食,剂量从少量逐渐增加,配合益生菌和益生元对肠道菌群起到更好的稳定作用,有利于蛋白质吸收,促进骨骼肌的合成代谢。康复方面首先以保证患者安全为前提,当患者血流动力学趋于稳定后寻找合适时机积极介入,以改善肌力和耐力、恢复功能状态为目标,从而有效改善心功能,提高生活质量。 本次个案报道形成的ECMO患者早期康复方案,使用评估-计划-实施-再评估的治疗理念,制定康复阶段性目标。从内容上,本方案给出了具体的康复干预前评估指标、康复过程安全监测指标、多样化康复措施及康复后效果评价工具。同时结合躁动镇静评分和配合程度评分,将危重症FM患者在ECMO支持下康复治疗分为“三级六阶段”,制订个体化康复方案并结合科学合理的营养支持,帮助患者恢复功能,为临床早期康复提供实践参考。 参考文献:略 作者:袁博 史宏岩 单位:泰达国际心血管病医院 来源:中国临床案例成果数据库
声明:
1.本网站所有内容,凡是注明 “来源:心脏康复网”的文字、图片和音视频资料,授权转载时须请注明“来源:心脏康复网”。
2.本网所有转载文章系出于学术分享的目的,版权归原作者所有。如有侵权,请及时联系我们更改或删除。