慢性阻塞性肺疾病(简称慢阻肺)是一种常见病、我国有近1亿慢阻肺人群。随病程进展逐渐出现活动耐力和生活质量下降。肺康复作为基于全面评估后制定的包括运动训练、健康教育在内的一系列干预措施,对于稳定期慢阻肺患者是改善生活质量的基石。目前治疗多聚焦于药物而对肺康复的认知处于低水平且尚缺乏长效管理机制,其实施常缺乏个体化、连贯性及专业监管。此模式下难以评判肺康复治疗的疗效。鉴于此,本研究建立医联体肺康复模式:二、三级医院内制定个体化康复运动处方,由社区医疗机构实施。全程有团队专业人员的监管和随访。已经有众多的循证证据支持慢阻肺肺康复治疗,本研究进一步探索医联体模式下肺康复对慢阻肺患者生活质量的影响。
资料与方法
一、研究对象
选择2018年1月-2023年1月在“中山-徐汇医联体”内就诊,根据慢性阻塞性肺疾病全球倡议(GOLD)肺功能诊断分级标准,确诊为慢阻肺2-4级的56例患者为研究对象。本研究医联体成员包括复旦大学附属中山医院、上海市徐汇区中心医院、上海市湖南天平街道社区卫生服务中心、上海市斜土街道卫生服务中心、上海市华泾街道卫生服务中心。由成员单位的呼吸专科医师、康复医师、护士和营养师等专业人员组成医联体肺康复团队。
纳入标准:(1)符合慢阻肺诊断。(2)根据GOLD肺功能分级,符合慢阻肺2-4级。(3)患者处于慢阻肺稳定期。(4)病人能进行交流、签署知情同意书。(5)病人有能力配合康复治疗。排除标准:(1)存在不稳定心血管疾病、非肺源性心功能不全(心功能3级、4级)。(2)严重关节疾病或外周血管疾病导致活动障碍。(3)老年性痴呆或记忆力减退。(4)有严重精神疾病不能配合。(5)呼吸困难评分(mMRC)5分者。本研究方案经上海市徐汇区中心医院伦理委员会审批通过(2018-041),所有患者均签署知情同意书。
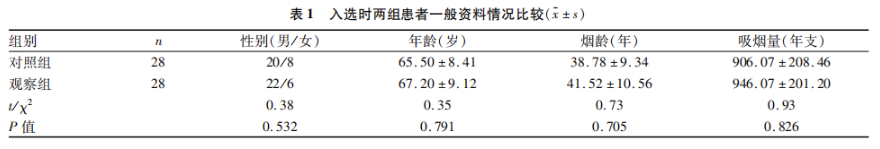
采取随机数字表法将上述患者分为观察组和对照组。两组患者一般资料情况(详见表1)经统计学比较,发现组间差异均无统计学意义(P>0.05),具有可比性。
二、治疗方法
本研究建立医联体内慢阻肺双向转诊及肺康复管理模式:医联体内上级医院以上海市徐汇区中心医院作为医疗救治中心,复旦大学附属中山医院作为急危重症医疗技术支持,双重保障慢阻肺患者临床救治,并负责稳定慢阻肺患者入组评估、随机化分组,确立稳定期治疗即康复方案,并转诊至所属社区卫生中心。余医联体内社区卫生服务中心为下级医院,负责稳定期肺康复治疗实施、维持治疗和随访。在社区稳定期随访管理期间,若患者出现疾病急性加重,或合并心理疾病隐患、营养不良等情况,即转诊至医联体内上级医院,由呼吸科、心理科、营养科等相应医师介入指导。待疾病稳定后转回原社区卫生中心维持稳定期管理。
两组患者均根据慢阻肺诊疗常规进行规范化治疗,包括基础药物治疗和呼吸方式康复训练。基础药物治疗根据GOLD指南稳定期治疗方案包括支气管扩张剂、抗炎药物使用等。对照组呼吸方式康复训练方式包括:腹式呼吸、缩唇呼吸训练。具体内容:①腹式呼吸训练:指导患者站立位进行训练,将手掌置于腹部,吸气时随膈肌收缩,腹部隆起,手掌被轻轻顶起;呼气时随膈肌舒张,腹部回缩。②缩唇呼吸训练:指导患者闭口吸气,进口呼气。吸气时用鼻深吸气;呼气时,口唇微缩做吹口哨状,将气体经口缓缓呼出。吸气与呼气时间比为1∶2~3。上述训练每次持续约15分钟,每天训练2次,每周训练5天。
观察组在对照组基础治疗上,为稳定期患者制定为期12周的个体化肺康复运动计划,具体内容:①呼吸方式康复训练同对照组。②肺康复运动治疗:患者在入组评估阶段进行递增和症状自限性心肺运动试验,即第一阶段无功率踩车3分钟保持自行车转数60转/分;第二阶段逐步递增功率10~30瓦/分至受试者不能保持自行车转数60转/分,或出现胸闷、气促、无力等不能持续运动的症状,或出现SpO2<90%、严重心律失常或血压异常时停止此运动阶段;第三阶段恢复期3分钟无功率负荷踩车。由此测试过程获得受试者最大运动功率,通过计算峰值运动时最大连续30s的平均摄氧量得出峰值摄氧量,根据二氧化碳排出量与摄氧量测得无氧阈,以80%无氧阈水平确定为其个体的运动强度,生成个体化运动处方。由医联体内各社区卫生服务中心实施此个体化肺康复运动治疗:以功率自行车为运动方式,达到运动处方强度相应的靶心率,每次20~30分钟,每周2~3次进行治疗。
三、疗效观察分析
于治疗前、治疗12周后对两组患者进行疗效评定。主要评价指标为运动能力测定,次要标准生活质量问卷、下肢肌肉状态、营养、心理状态。
评价运动能力方式:通过肺功能(吸入支气管扩张剂后行通气功能测定,选取FEV1%预计值为主要指标),本研究同时还测评①6分钟步行距离(6MWD),测定6分钟内患者以最快速度能够行走的距离)。②心肺运动试验(功率自行车测定峰值摄氧量)综合评价。③慢性阻塞性肺病评估测试(CAT):从咳嗽、咳痰、胸闷、气促等8个方面进行症状评估,每个症状按严重程度从轻到重为0-5分,汇总得分用以评估慢阻肺严重程度;呼吸困难评分(mMRC):出现呼吸困难的活动程度从轻到重分为0-4级,选取最贴切实际的分级描述,评估呼吸困难的程度。④圣乔治评分(SGRQ):问卷第一部分了解4周内咳嗽、咳痰、呼吸困难的发生频率,从无到症状频繁为0-4分;第二部分呼吸问题在各种日常生活场景中是否造成影响,选择“是”赋1分,“否”赋0分。汇总两部分得分,得分越高者生活质量越差。⑤等速肌力测试评价肌肉状态:膝关节进行角速度为60°/s的力量进行屈伸测试,共进行5次,测定膝关节屈伸峰值力矩。⑥生物电阻抗体成分仪(Inbody)测定下肢肌肉含量、体脂百分数、蛋白含量以评估营养状况。⑦采用简明健康量表(SF-36):包括生理功能、生理职能、躯体疼痛、总体健康、活力、社会功能、情感职能、精神健康、健康变化9方面,根据相应赋分规则评价心理状态。
四、统计学方法
本研究采用SPSS22.0版统计学软件包进行数据分析,计数资料用n(%)表示,组间比较采用卡方检验;计量资料满足正态分布以x±s表示,正态分布计量资料组内比较采用配对样本t检验,组间比较采用独立样本t检验。P<0.05表示差异具有统计学意义。
结果
一、治疗前运动能力以及生活质量评价
治疗前两组患者运动能力(FEV1%预计值、6MWD、峰值摄氧量)、生活质量评分(CAT、mMRC、SGRQ)、肌肉状态(下肢肌肉含量、膝关节屈伸最大力矩)等指标比较无统计学意义(P>0.05)。
二、治疗后运动能力评价
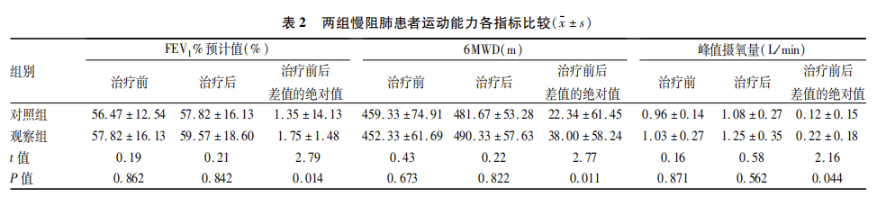
在医联体模式下治疗12周后,观察两组患者运动能力主要指标。比较两组治疗后FEV1%预计值、6MWD、峰值摄氧量,均无统计学意义(P>0.05);比较两组治疗前后改善程度(治疗前后差值绝对值),观察组FEEV1%预计值、6MWD、峰值摄氧量的治疗前后差值的绝对值均显著优于对照组(P<0.05,见表2)。
三、治疗后生活质量评价
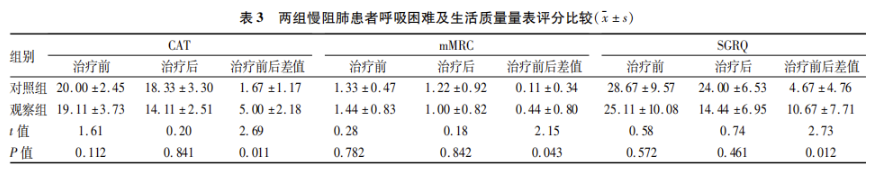
在医联体模式下治疗12周后,比较两组患者生活质量主要指标。治疗后两组的评分均低于治疗前,治疗前后CAT、mMRC、SGRQ评分的差值绝对值均有统计学意义(P<0.05),提示经治疗后生活质量评分有改善(表3)。
四、肌肉及营养状态评价
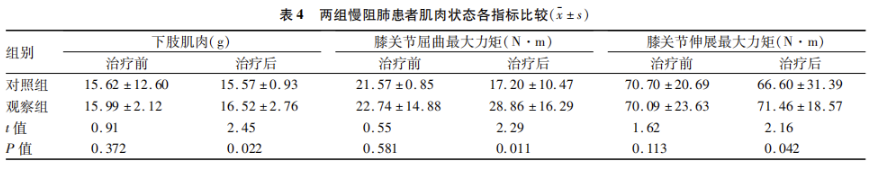
1.根据Inbody测定结果,在医联体模式下治疗12周后,观察组下肢肌肉含量较治疗前增多,显著优于对照组(P<0.05);观察组治疗后的膝关节屈曲最大力矩、膝关节伸展最大力矩显著优于对照组(P<0.05,见表4)
2.Inbody测定的体脂百分数(体脂%),对照组治疗前(24.30±10.25)%,治疗后(27.37±6.45)%,观察组体脂治疗前(23.77±7.65)%,治疗后(24.32±5.81)%;治疗前、后两组患者的体脂差异均无统计学意义(t=0.52、0.98;P=0.673、0.884)。对照组治疗前蛋白含量(10.00±1.94)g,治疗后(9.76±1.51)g,观察组蛋白含量治疗前(10.00±1.94)g,治疗后(9.76±1.51)g;蛋白含量两组患者治疗前、后差异均无统计学意义(t=0.56、4.56,P=0.731、0.767)。
五、心理状态评价
经简明健康量表评估,此次试验入组的慢阻肺患者中,未发现明显精神健康隐患的病例。治疗后随访简明健康量表评分(96.00±11.02)分较治疗前(98.00±15.42)分无明显差异(t=0.98,P=0.887)。
讨论
慢阻肺具有较高的发病率、病死率,是我国疾病致死的重要病因之一,病情持续发展会影响患者的运动耐力和生活质量。目前慢阻肺的药物治疗体系日趋规范和成熟,但单纯的药物治疗不能完全满足患者对提高生活质量的需求。肺康复(pulmonary rehabilitation,PR)作为慢阻肺非药物治疗的方式,在全面评估后给予运动训练、健康教育、行为改变等综合干预治疗,改善患者因气流受限而导致的呼吸困难,提高患者的运动耐力和生存质量,并促进患者形成长期的有益健康的行为习惯。运动训练作为肺康复综合干预治疗的核心,美国运动医学学会(ACSM)、美国心血管与肺康复学会(AACVPR)推荐慢阻肺患者进行耐力训练、力量训练、呼吸肌训练等多种运动方式结合应用。本研究根据推荐结合具体情况,采取了呼吸肌训练和功率自行车训练相结合的运动方式进行肺康复治疗。
肺功能水平是慢阻肺患者肺康复疗效关注的首要问题。静态肺功能和运动肺功能的异常导致了患者生活质量下降,而肺康复运动通过增加慢阻肺患者的氧摄入量,提高机体氧利用率。呼吸肌训练能够有效增加潮气量,改善肺泡换气,提高呼吸效率,从而呼吸困难程度得以改善。文献报经过肺康复训练管理下干预组与对照组相比,FEV1/FVC显著升高,肺通气功能明显改善。本研究以FEV1%预计值作为静态通气功能评价指标,以峰值摄氧量作为运动肺功能参数观察慢阻肺患者肺功能储备情况,经过肺康复运动12周后患者患者通气功能有改善。
评价慢阻肺患者活动能力和肺康复疗效的另一个重要因素为肌肉的力量和耐力。DeBrandtJ.等人关于下肢锻炼对慢阻肺患者下肢肌肉影响的系统综述表明,下肢锻炼咳增加肌肉强度(78%RCT研究)、肌肉耐力(92%RCT研究),增加肌肉质量(88%RCT研究)。本研究中对肌肉状态的评估显示,经过12周呼吸肌及下肢肌肉康复治疗的患者,肌肉重量和峰值力矩水平提升,行走能力提高,6分钟步行距离改善。而未针对肌肉抗组训练的对照组肌肉重量、力量均下降。提示了肺康复运动能使慢阻肺患者肌肉力量、耐力得到改善,活动能力进一步提高。
本研究两组患者均在医联体模式下进行肺康复及稳定期维持治疗,治疗12周后两组患者运动能力相关参数、生活质量参数均优于治疗前,提示通过医联体模式提高了慢阻肺患者治疗疗效,提高了生活质量。随着国家对分级诊疗的推动,慢性疾病治疗的连贯性愈发受到关注,基层医疗机构为患者提供了长期健康管理。目前大多有肺康复需求的患者经过治疗后逐步回归社区,但存在慢性疾病稳定期肺康复实施不连续、医疗机构间协作程度低、转诊不顺畅等问题。医联体的管理模式进行了社区基层医疗中心和上级医疗机构的资源整合,弥补了这些缺陷,能够有效、迅速的进行区域内上下级医疗机构的联动和转诊,使患者接受到康复治疗的持续性管理。本研究构建并实践了医联体内肺康复治疗模式,二、三级医院为疾病控制、长期治疗方案制定的主体,区域内的相应社区卫生中心进行康复治疗实施及长期管理,同时确保上下级医疗机构的联动和转诊。切实保障患者在慢病管理过程中的医疗需求。有研究表明,实施三级医院与社区医院合作的肺康复管理模式,社区康复管理干预后的慢阻肺患者的生活状态评估优于对照组。本研究通过医联体模式提高了慢阻肺患者长期治疗的配合度,提升慢病管理及患者自我管理的能力,最终保障肺康复治疗的疗效。
个体化肺康复治疗是患者获取最佳疗效的关键之一。为使肺康复更具有针对性,本研究观察组实施个体化肺康复运动处方,即基于心肺运动试验(CPET)客观定量评估指导制定适度的个体化肺康复运动处方。观察组慢阻肺患者在对照组治疗基础上,按照CPET制定个体化肺康复运动处方训练12周,摄氧能力、下肢活动能力均有改善,生活质量得到提升,总体疗效优于对照组。提示个体化肺康复治疗是有效的、更优选的康复策略。
综上所述,医联体内肺康复治疗模式可以提高临床治疗效果,在基础药物治疗的基础上,进一步提升患者运动,更好地改善生活质量。个体化的肺康复策略可以提升患者的依从性,取得最佳的肺康复疗效,使患者病情能得到最大程度上的控制。经过初步探索,医联体联动模式是值得推广的肺康复方式。本研究样本量有限,对不同严重程度的慢阻肺患者的影响程度有待进一步评价。
参考文献:略
作者:管超 茅俊杰 黄洁 李擎 余荣环 王葆青 张颖
单位:上海市徐汇区中心医院
来源:临床肺科杂志 2025年4月第30卷第 4期
声明:
1.本网站所有内容,凡是注明 “来源:心脏康复网”的文字、图片和音视频资料,授权转载时须请注明“来源:心脏康复网”。
2.本网所有转载文章系出于学术分享的目的,版权归原作者所有。如有侵权,请及时联系我们更改或删除。