冠状动脉粥样硬化性心脏病(简称冠心病),是最常见的心脏病类型,是指冠状动脉粥样硬化使血管腔狭窄/闭塞和(或)冠状动脉功能性改变/痉挛导致心肌缺血、缺氧或坏死而引起的心脏病,也称冠状动脉性心脏病或缺血性心脏病。冠心病呈现发病率高、致死率高的特点,目前全球每10万人有1655人患冠心病,预计到2030年将上升至1845人。冠心病患者常伴有身心功能障碍,如心肺耐力下降、运动能力下降、抑郁/焦虑等,导致日常生活活动能力和生活质量下降,是威胁患者身心健康和生命安全的重大公共卫生问题。随着全球老龄化进程加速,冠心病发病率和病死率仍呈逐年上升趋势,是50~74岁及75岁以上中老年人的主要死亡原因之一。老年冠心病患者常伴有多种与衰老相关的退行性病症,如骨性关节炎、骨质疏松症、肌肉减少症、体适能下降等,这将导致发病后5~10年内可能发生不良结局,给心脏康复带来巨大挑战。
心脏康复是以患者为中心、多学科协作的综合性治疗程序,旨在通过个体化的评估、运动训练、疾病管理、健康教育、心理支持、营养指导和生活方式改善等干预措施,帮助心脏病患者优化体能状态,维持最佳的生理、心理状态,降低心脏病复发、死亡的风险,提高患者整体健康水平和生活质量。心脏康复通过系统性、结构化的康复治疗,降低了老年冠心病患者的死亡率和再住院风险,提高了患者运动能力和健康相关生活质量。研究发现参与Ⅱ期心脏康复可降低心肌梗死、经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)或冠状动脉旁路移植术(coronary artery bypass grafting,CABG)患者抑郁症的患病率。1项160名75岁以上老年人的队列研究发现,心肌梗死与 PCI、CABG或瓣膜手术后患者参加为期4周的心脏康复,最大摄氧量有效提升了11%。有研究指出,基于运动训练的心脏康复可使心肌梗死后的全因死亡率降低8%~37%,并降低急性缺血性冠状动脉事件相关的发病率和住院率。
老年冠心病患者普遍存在多病共存和多重用药的临床特征,如何为其提供规范化、个体化的全周期康复管理面临着巨大挑战。在国家卫生健康委员会相关部门的支持下,由国家重点研发计划“老年全周期康复技术体系与信息化管理研究(2018YFC2002300)”项目组牵头,组织国内心血管病内科、心血管病外科、心脏康复、老年医学科等多领域的专家共同撰写老年冠心病全周期康复专家共识,旨在从疾病全周期、参与人员全周期、机构全周期和区域全周期4个层面为老年冠心病患者提供一种生物-心理-社会综合医疗保健康复服务。本研究将围绕老年冠心病全周期康复管理中所涉及到的康复治疗技术,对疾病全周期展开论述,为老年冠心病康复的安全性及有效性提供科学指导。
1 老年冠心病特点
年龄超过 65 岁的人群患冠心病即为老年冠心病。老年冠心病的临床表现主要取决于受累心脏缺血程度,其主要症状为心绞痛,表现为心前区压迫、缩窄、烧灼性疼痛,可以向左上肢尺侧、左颈部等部位放射,持续时间为数分钟,一般不超过25~30min。若为心肌梗死,胸痛呈压榨性,持续的时间往往在20min以上,休息或含服硝酸甘油疼痛不能缓解,伴有恶心呕吐,疼痛往往向背部、肩部、左前臂、指端放射,疼痛剧烈的时候,患者会有濒死感,大汗淋漓甚至休克。老年冠心病发病表现常不典型,可能与劳累无直接联系。胸痛是最常见的症状,但随着年龄增长,老年人常以全身乏力、恶心呕吐、呼吸困难等为主诉就诊。需要特别注意的是,老年患者出现的劳力性胸部不适或呼吸困难等症状,在临床上往往存在多重病因。当患者合并肺部疾病或心力衰竭时,这些症状既可能源于原发呼吸系统疾病或心功能不全,也可能继发于潜在的心脏缺血事件。对于有可疑心绞痛症状反复发作或出现急性心衰、心律失常、烦躁不安、呼吸困难等非典型症状的老年人,应考虑有冠心病尤其是急性冠状动脉综合征的可能,并及时进行检查评估。
老年患者因合并有多种基础疾病,如糖尿病、高血压等,可能会使冠心病的进展变得复杂。此外,老年人常因多种疾病或多种原因造成同一种临床表现症候群,即老年综合征,包括衰弱、跌倒、谵妄、抑郁、焦虑和认知障碍等。冠心病与合并症、老年综合征交互影响,不仅加重了疾病负担,还加速了与年龄相关的身体机能下降进程,导致医疗资源消耗增加。老年综合征人群患心血管疾病风险更高],临床预后更差。美国心脏协会(Ameri⁃can Heart Association,AHA)声明将老年综合征的管理纳入到老年冠心病患者的治疗决策和护理计划中,这对于改善老年患者的临床结局、降低心血管疾病风险因素极为重要。
2 老年综合评估
老年患者作为一个特殊群体,常因共病和多重用药史导致病情变得复杂。老年冠心病患者除合并一定程度的心肺功能和运动功能障碍外,还可能伴有认知功能障碍、睡眠障碍、精神心理障碍、肌肉减少症和衰弱等,这些临床特征对患者的康复提出了新的要求和挑战。因此,老年冠心病患者在接受心脏康复前需要进行危险分层,确定心肌病变部位、面积大小、病变血管、心功能分级,还需要进行综合功能评估。最新的《老年冠心病全周期康复中国专家共识》中指出,对于老年冠心病患者还应关注衰弱、认知功能、躯体功能、跌倒风险、营养、用药、心理健康和社会功能等状况,综合功能评估为制订有效的集预防、治疗和康复于一体的老年冠心病康复方案提供理论依据,有助于促进患者功能的改善、提高生命质量和延长寿命。
3 国际功能、残疾和健康分类框架下的老年冠心病康复评估
基于国际功能、残疾和健康分类(international classification of functioning,disability and health,ICF)框架对老年冠心病的康复评估,包括身体健康状态、个体活动功能和社会与环境3个层面的评估,应包括:① 功能和障碍的评估,即身体结构和功能、活动和参与;② 背景性因素评估,主要指环境因素的评估。
3.1 身体健康状态评估
老年冠心病的健康状态评估包括一般状况评估与功能评估。
3.1.1 一般状况评估
包括现病史、既往史、用药史、体格检查、影像学检查、实验室检查、静态心功能评估和营养状态评定等。
3.1.2 功能障碍评估
针对老年冠心病患者可能存在的心功能、肺功能、运动风险、运动功能、衰弱、跌倒风险、认知功能、精神心理、睡眠质量等进行评估,上述功能障碍既包含与年龄相关的退行性改变,又涉及心血管原发病导致的病理损伤,需要在临床中根据患者的实际情况进行个体化评估。以下为功能障碍评估方法,具体内容参考《老年冠心病全周期康复中国专家共识》。
3.1.2.1 心功能评估
常用心功能评估方法包括纽约心脏病协会心功能分级、Killip急性心肌梗死心功能分级、Forrest血流动力学心功能分级、Weber心功能分级、加拿大心血管学会心绞痛分级等。
3.1.2.2 肺功能评估
常采用肺容量测试、肺通气功能测试,评估肺容积、肺通气、肺换气及小气道等肺功能的表现;肺功能评估还可包括戒烟状态的评估;若患者伴有呼吸困难,可采用 Borg 呼吸困难量表、改良版英国医学研究委员会呼吸困难问卷等评估。
3.1.2.3 运动风险评估
心电图运动负荷试验、心肺运动试验、6分钟步行测试等。
3.1.2.4 运动功能评估
肌力、肌耐力、平衡性和柔韧度评定。
3.1.2.5 衰弱评估
国际衰弱和肌肉减少症研究会议特别工作组强烈建议对于≥65岁的老年人,应使用适用于特定环境或背景下的简单、经过验证的衰弱工具进行衰弱筛查,中国老年学和老年医学学会建议老年冠心病患者的衰弱评估筛查采用国际老年营养和保健学会提出的衰弱评估 FRAIL量表,从fatigue、resistance、ambulation、illness、loss of weight这5个维度评估老年人健康状况。
3.1.2.6 跌倒风险评估
询问患者过去 6 个月(或从上次来医院就诊至今)的跌倒次数、起立行走计时测试(timed up and gotest,TUGT)等。
3.1.2.7 认知功能评估
蒙特利尔认知评定、简易精神状态评定等。
3.1.2.8 精神心理评估
常用的量表有焦虑自评量表、抑郁自评量表、汉密尔顿焦虑量表、汉密尔顿抑郁量表、医院焦虑抑郁量表、老年抑郁量表等。
3.1.2.9 睡眠质量评估
匹兹堡睡眠质量指数、睡眠个人信念与态度、阿森斯失眠量表等。
3.2 个体活动功能评估
日常生活活动分为基础性日常生活活动(basic activity of daily living动(instrumental activity of daily living,BADL)和工具性日常生活活,IADL),可通过提问法、观察法和量表评定法等进行评估。
3.2.1 BADL 评估
指维持人最基本的生存、生活需要所必须的每日反复进行的活动。临床一般采用改良Barthel指数、功能独立性评定量表来评估基本性日常生活能力。
3.2.2 IADL 评估
指维持人独立生活进行活动时使用一些工具的能力。临床一般采用社会功能活动问卷和 Lawton-Brody工具性日常生活活动功能评估量表来评估工具性日常活动能力表。
3.3 社会与环境评估
对于老年冠心病患者的社会层面的评估主要包括社会功能评估和环境评估。
3.3.1 社会功能评估
对于老年冠心病患者的社会功能评定主要是交流沟通能力、人物定向力、社会参与能力、社会支持、自给能力(即经济状况)等评估,常用量表分别为交流沟通能力简易评估、人物定向简易评估、社会参与功能简易评估、社会支持简易评估和自给能力简易评估量表等。
3.3.2 环境评估
对于老年冠心病患者进行环境因素评估主要包括居住环境、公共环境和交流环境的评估。在老年冠心病综合评估服务中应重点进行居家安全的评估,这在预防老年人的跌倒中具有特别重要的意义。评估居住环境可采用老年居家环境综合评估与改造方案、居家跌倒与意外筛查工具、住宅评估概况表、功能与康复环境安全评估、健康结果测量与评价、居家安全简易评估等,通常在开始计划出院时进行。
4 老年冠心病康复治疗技术
冠心病的疾病全周期康复管理是立足于心脏康复的“生物-心理-社会”综合医疗模式,涵盖疾病前的危险因素管理和疾病后的全周期心脏康复,包括住院康复期、门诊康复期以及居家或社区康复期3个康复时期。
4.1 疾病前预防
4.1.1 生活方式管理
生活方式因素如吸烟、高热量饮食、饱和脂肪、高盐摄入、水果和蔬菜摄入较少、心理因素、久坐等与心血管疾病有关。全球疾病负担研究显示,约68%的心血管疾病负担与可改变的危险因素有关。此外,改变吸烟、高胆固醇、高血压等危险因素,可降低冠心病的死亡率。2016 年欧洲心血管疾病预防指南推荐健康生活方式结合药物治疗优化风险因素来实现。为了提高中国心血管疾病管理的有效性,提出将更多的资源投入到初级保健,加强初级保健,提高三级保健的质量。2019 年美国心脏病学会(American College of Cardiology,ACC)和 AHA 心血管疾病一级预防指南强调预防动脉粥样硬化性血管疾病、心力衰竭和心房颤动最重要的方法是保持健康的生活方式。
4.1.1.1 营养管理
健康饮食可以减少80%心脏疾病事件的发生,有研究发现食用较多的水果、蔬菜和豆类与较低的心血管疾病发生和全因死亡率相关。2023年ACC/AHA在慢性冠心病管理指南中建议慢性冠心病患者保持健康饮食,强调蔬菜、水果、坚果、全谷物、瘦肉植物或动物蛋白和鱼类的摄入,尽量减少反式不饱和脂肪酸、红肉和加工红肉、精制碳水化合物和加糖饮料的摄入。对于超重和肥胖的个体,建议限制热量摄入以实现和保持体重减轻,合并高血压的患者还应限制盐的摄入。老年冠心病患者饮食推荐具体内容可参考表1。

4.1.1.2 戒烟
2019年ACC/AHA在心血管疾病一级预防指南中建议,患者每次诊疗时,均应评估其烟草使用情况,并将其烟草使用情况作为一项重要指征记录下来。对于使用烟草的个体,建议将行为干预与药物治疗相结合,最大限度地提高戒烟率,所有人都应避免接触二手烟,以降低动脉粥样硬化性心血管疾病风险。
4.1.1.3 体质量管理
建议常规测量身体质量指数(body mass index,BMI)与腰围,以确定超重或肥胖。超重定义为BMI25~29.9kg/m2,肥胖定义为BMI≥30kg/m2。此外,通过测量腰围也可用于识别心脏代谢风险较高的人群。中心性肥胖是指男性腰围>102于超重或肥胖的个体cm(40 英寸),女性腰围,建议干预并减轻体质量以降>88cm(35 英寸)。对低心血管疾病的风险,如限制热量摄入、改变不良生活方式,体质量管理的目标是体质量减轻5%~10%,并保持1~2年。
4.1.1.4 身体活动
随年龄递增罹患慢性疾病的风险日趋增加,体力活动不足亦会增加罹患心血管疾病的危险。1 项纳入全球 168 个国家的疾病负担分析数据显示,缺乏身体活动导致超过7.6%的心血管病患者死亡。研究表明,规律的体力活动能够大幅降低死亡风险,高体力活动且体适能较好的人群罹患心血管疾病显著低于中等体适能者与低体适能者(坐式生活者)。规律体力活动可以控制血脂、血压、胰岛素敏感性、体质量等,进而降低冠心病的发病率,亦可以降低老年人跌倒和跌倒相关损伤的风险。体力活动已被美国运动医学学会(American College of Sports Medicine,ACSM)、AHA等多个国际组织推荐作为老年人慢性疾病预防的管理方式。世界卫生组织最新指南强烈建议所有老年人都应定期进行体育锻炼,每周至少进行150min 中等强度有氧运动或至少75min 高强度有氧运动或中等和高强度活动的等效组合;老年人还应该每周2d及以上进行中等或高强度的肌肉力量训练,每周进行3d以上中等或更高强度的体力活动与平衡训练等,以增强体适能水平和预防跌倒。
4.1.2 控制危险因素
通过改善生活方式和必要的药物治疗控制心血管病危险因素,使血压、胆固醇和血糖控制在适当水平。对于一般身体状况良好的高龄患者,建议血压<150/90mmHg、糖化血红蛋白≤8.0%、低密度脂蛋白胆固醇<1.8mmol/L。
4.2 心脏康复
心脏康复是指南推荐为心血管疾病患者提供运动训练、危险因素管理、营养管理、心理干预和健康宣教等服务的综合性医疗模式,使其获得正常或者接近正常的生活状态,降低心血管事件复发率和猝死风险,早日恢复独立生活能力,回归家庭和社会。心脏康复融合了心血管医学、运动医学、营养医学、心身医学和行为医学等多学科交叉领域,为心血管病患者在急性期、恢复期、维持期以及整个生命过程提供生物-心理-社会综合医疗干预和风险控制,涵盖心血管事件发生前预防和发生后治疗与康复,是心血管疾病全程管理和全生命周期健康服务的重要组成部分。心脏康复被欧洲心脏协会、AHA强烈推荐用于冠状动脉疾病患者的治疗。心脏康复的益处已有大量循证医学证据支持,1项对60万例老年冠心病患者进行5年随访的大型队列研究发现,心脏康复组患者 5 年的病死率较非心脏康复组患者减少 21%~34%;且心脏康复次数与死亡率之间存在剂量-反应关系,高康复次数(25次以上)组死亡率降低 34%,低康复次数(1~24次)组降低21%。
我国心脏康复始于20世纪80年代,全国已有超过1000家心脏康复中心。心脏康复对象主要包括急性冠脉综合征、慢性稳定型冠心病、PCI、药物球囊植入术后和CABG术后等。
4.2.1 心理干预
焦虑和抑郁是心血管疾病的常见并发症。研究表明,冠心病患者中抑郁症的患病率为 15%~30%,明显高于一般人群。患有中至重度抑郁症状的个体全因死亡率增加,包括心血管和缺血性心脏病相关死亡。约1/3的患者在心理应激情况下可能发生心肌缺血,这种称为心理应激性心肌缺血(mental stress-induced myocardial ischemia,MSIMI)。2014 年,AHA 发布科学声明强调抑郁是急性冠状动脉综合征全因死亡和非致命性心脏事件的危险因素,对长期预后产生负面影响。此外,抑郁与生活质量恶化、医疗保健资源利用率增加相关。抑郁产生的潜在医疗负担和社会负担表明,冠心病患者的心理健康值得更多的关注,心理干预已被纳入心血管疾病防治指南。心理干预是旨在帮助个体产生更积极的想法、感觉和行为的治疗方法。从本质上讲,心理干预是多样化的(即在内容和组成方面),包括传统的心理疗法(如认知行为疗法),这种疗法通过目标导向、系统化的程序在心脏疾病患者中识别和纠正功能失调的情绪、行为和认知,以及基于正念的减压疗法。心理治疗在减少抑郁症状、提高治疗依从性和预防疾病复发方面成效显著。老年冠心病患者的心理管理应贯穿冠心病的全周期康复治疗体系的始终。心理干预需要多学科团队以及家属的合作,给予受试者心理支持、社会支持。英国国家健康和保健医学研究所推荐对轻度抑郁和焦虑患者进行基于群体的心理治疗干预,在适当的情况下进行家庭参与。有系统评价发现,基于群体的认知行为疗法干预相比于对照组对抑郁和焦虑的改善更有效。家庭成员,如伴侣,通常在支持心脏病患者方面有关键作用。
4.2.2 运动训练
近年来运动康复领域受到了广泛的关注,运动训练可以减少心血管疾病的危险因素,提高老年患者的运动耐受性和健康相关生活质量,改善心理症状(如抑郁、焦虑或压力),降低死亡率和住院率。国际临床指南推荐运动训练作为心脏康复的核心组成部分,其在心脏康复的各个阶段都是有效的,亦是心脏康复患者全因死亡率和再入院率的独立预测指标。既往研究显示,基于运动训练的心脏康复可使心肌梗死后的全因死亡率降低8%~37%,降低急性缺血性冠状动脉事件的发病率和住院率。有研究发现体外反搏联合高强度有氧运动可显著降低PCI患者术后心血管不良事件发生率,提高患者日常生活能力。此外,1 项近期接受过 CABG 的 173 例老年患者(≥75 岁)的研究发现,在标准心脏康复的基础上增加抗阻训练和平衡训练,还能改善老年冠心病患者基础身体状态,对于防止跌倒、保持步行、改善肌肉力量和功能都有益处。
4.2.2.1 综合评估
2016 年 ACC、AHA 和美国老年医学会等关于“老年人群心血管疾病管理的知识缺口”的科学声明运动训练前开展运动风险分层评估,以确定最有可能从积极干预中获益的对象。中华医学会老年医学分会在《75岁及以上稳定性冠心病患者运动康复中国专家共识》建议老年冠心病患者进行运动康复前必须进行全面的综合评估(包括运动耐量、健康状况),进而做出运动风险评估和危险分层,用以指导运动处方的制订和实施。① 运动耐量评估:运动耐量是冠心病康复运动危险分层的重要依据之一,对体适能较好的人群采用运动心肺运动试验、运动负荷试验,但是老年冠心病患者常因运动负荷试验风险大而不适宜,则可通过运动状况问诊间接评估其运动耐量。可通过简单的询问,大致了解患者目前的代谢当量(metabolic equivalent,MET)。见表 2。② 运动风险评估:老年稳定型冠心病患者的综合评估包括一般状态评估、功能障碍评估和日常活动功能评估。据此提出的维持或改善功能状态的康复处理方法,可以最大限度地提高或维持老年人的生活质量。多数情况下衰弱、高龄、功能受限及多病共存的老年人更加受益,见表3。
根据以上的综合评估及相应的危险分层情况,为老年冠心病患者制订运动处方,具体的运动处方可参考《老年冠心病全周期康复中国专家共识》。
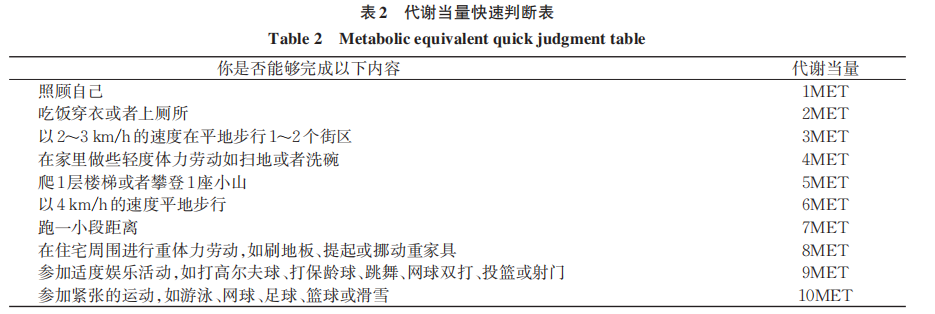
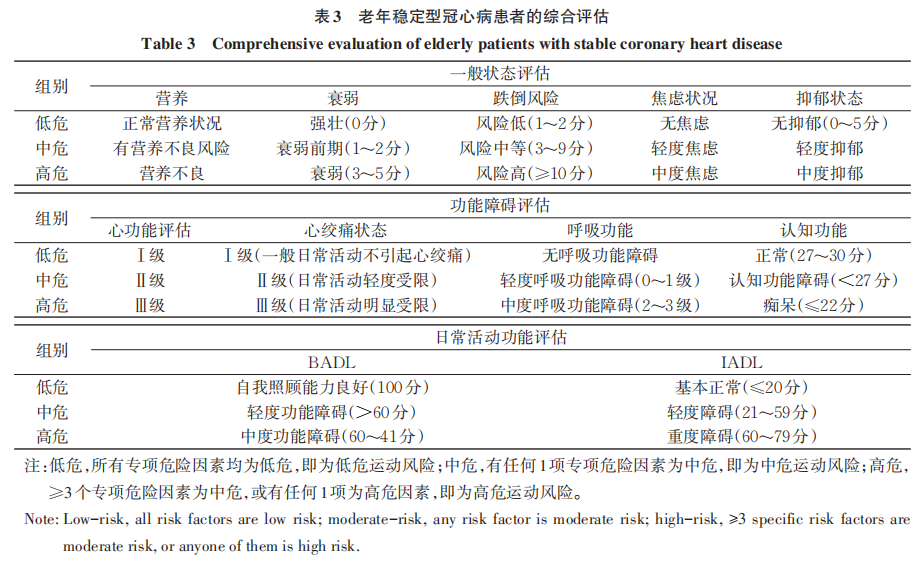
4.2.2.2 运动康复内容
中华医学会老年医学分会编写的《75岁及以上稳定性冠心病患者运动康复中国专家共识》建议老年冠心病患者的运动康复大致可分为主动运动康复和被动康复两大类。被动运动康复适用于危险分层较高、极高龄(≥80 岁)、有基础病、长期卧床、失能、虚弱、无主观运动意愿等患者。患者接受被动康复治疗时,应依照病情严格遵守适应证及禁忌证,按照相关规范进行操作。主动运动训练的形式主要包括有氧运动、力量训练、平衡训练等。
(1)有氧运动:有氧运动是主动运动康复的核心内容,可以增加冠状动脉的直径和弹性,改善血管内皮功能,增加冠状动脉血供,提高冠心病患者的心功能。2020 年,欧洲预防心脏病学会(Euro⁃pean Association of Preventive Cardiology,EAPC)建议冠心病患者选择散步、慢跑、游泳、划船、骑自行车、爬楼梯、舞蹈等有氧运动类型。2024 年中华医学会物理医学与康复学分会发布的《中国冠心病康复循证实践指南(2024 版)第一部分》,建议对于无法参与心脏康复的老年患者或病情较重的心脏病患者,推荐采用个性化的传统有氧运动训练,如太极拳、八段锦、五禽戏等。推荐以运动负荷试验的参数为基础,并综合考虑患者康复目标、个人喜好和危险分层等因素进行个性化的有氧运动强度与类型的选择。
(2)力量训练:老年冠心病患者常合并有肌少症和衰弱等,肌力和肌肉功率的下降会导致功能表现下降、残疾发生率与死亡率增加。AHA指出应该将体适能作为心血管疾病治疗的主要目标之一。相关国际指南推荐将力量训练和有氧运动相结合作为整体运动处方的一部分,以改善参与日常生活活动、生产性活动和娱乐活动的能力,提高患者自尊和功能独立性等。
(3)平衡训练:衰老相关的生理功能衰退、合并症和多重用药等均会影响老年人的平衡功能。平衡障碍会影响老年人功能独立性,增加跌倒的风险。平衡训练也可以降低跌倒发生率,在常规心脏康复基础上增加平衡训练可改善患者的预后水平。BUSCH等研究了CABG后老年人的心脏康复计划,该计划将平衡训练与抗阻、有氧运动相结合,与单一的心脏康复相比,患者的运动能力(6分钟步行测试、站立行走试验等)得到了显著改善。AHA 建议针对罹患心血管疾病的老年患者心脏康复项目应包括改善抗阻力量训练和平衡训练。
4.2.2.3 运动处方设置
美国运动医学学会发布冠心病运动处方的指南,亦适合老年冠心病人群心脏康复的运动处方。最重要的考虑因素是避免运动不当导致损伤或肌肉骨骼疾病的恶化。此外,最初运动强度通常低于年轻患者,进阶增量不宜过大。运动方案还应促进身体各方面机能,包括肌肉力量和耐力、平衡和柔韧性,以最大限度地改善活动能力、提高生活质量、降低心血管疾病的风险。为老年冠心病患者制订运动处方时,应考虑≥75岁老人的合并症是否限制其身体活动,如关节炎、肺部和外周血管疾病等,酌情调整运动处方,应优先增加运动的频率和时间,而非运动强度,以减少关节过度使用导致运动损伤的可能性。此外,力量和平衡训练亦是老年患者运动处方的一个重要组成部分,其可以减少老年人的跌倒风险。
4.2.2.4 运动康复原则
老年冠心病患者运动康复基本原则包括安全性、科学性、有效性及个体化。安全是基石,科学性和有效性是核心,个体化是关键。应依据运动风险综合评估及相应的危险分层制订运动处方。原则上低危运动风险的患者,只要病情、身体条件允许,就应参与主动运动康复;中高危运动风险的高龄冠心病患者,在进行运动训练与体力活动时应密切监测血压、血氧、心率的变化及主诉疲劳程度。老年冠心病患者的运动处方应包括6大要素:运动种类、运动强度、频率、时间、运动进度和注意事项。高龄冠心病患者大多合并其他基础疾病,制订运动处方时还应注意一些特殊的要求,具体内容可参考《中国2型糖尿病运动治疗指南(2024版)》。
4.2.2.5 安全管理
心脏康复应遵循安全性原则,在运动康复程序中应严格规范操作、密切监测患者症状、心电与血压变化,随时准备急救处置等,为老年人患者提供多种安全保障措施。主诊医生应全程掌握患者运动风险,严格遵守心脏康复操作规范。运动前应精准评估运动风险和判断危险分层,运动中监护症状、心电、血压等,患者应配合医务人员指导,运动后需持续观察症状和心率 5~8min。研究表明,急性心肌梗死后早期进行低强度运动康复相当安全,在医学监护下运动试验,死亡率仅为0.05‰~0.1‰。但对老年冠心病患者进行运动试验时仍要保持高度警惕,操作者必须熟记运动试验的禁忌证与终止运动试验的指征,掌握突发心脏意外事件的处理方法,如运动过程中发生不良事件,应启动心脏急救应急预案。
4.2.2.6 运动注意事项
ACSM/AHA 指引对老年人运动康复提出特别注意事项:① 对于长期不运动、身体机能受限不方便运动及慢性疾病影响运动的老年人,最初运动强度和运动时间都要适当调低;② 运动进度应该因人而异,而且要考虑到个人的耐受程度以及运动意愿;③ 对于长期不运动和身体机能受限的老年人,应有一个相对保守的态度,若其想要提高的机能水平,运动强度需高于最低的推荐标准;④ 如果长期慢性病患阻碍了老年人达到最低运动推荐标准,则应在其身体可以承受的范围内多做运动,避免坐式生活方式。
4.2.3 呼吸训练
老年冠心病患者心肺功能较差,严重影响其生活质量。呼吸训练可以纠正错误的呼吸模式,增加其在运动过程中氧气的摄入,满足机体对氧的需求。稳定性冠心病患者在心脏康复Ⅰ期和Ⅱ期进行深呼吸、呼吸控制和呼吸肌训练,可增加肺泡通气量,改善肺活量,提高心肺耐力[77]。吸气肌训练亦可以改善冠状动脉疾病患者的呼吸肌力量、运动能力、肺功能,并提高疲劳的阈值。
4.2.4 物理因子治疗
物理因子治疗可操作性强,患者的依从性较好。研究显示物理因子治疗种类丰富,可根据高龄冠心病患者的身体情况多种治疗联合应用,但必须注意适应证和禁忌证,严格遵循操作规范,操作人员需经过专门的培训。专家共识推荐将神经肌肉电刺激、体外膈肌起搏和体外反搏治疗用于冠心病患者的康复,并建议稳定性冠心病患者在排除禁忌证后尽早开始体外反搏治疗。经皮穴位电刺激是一种与针灸类似在穴位处经皮电刺激的无创性疗法,可调节自主神经系统功能,增强迷走神经活性,保护心肌组织,经皮穴位电刺激内关、郄门穴可调节老年冠心病患者术后1d的迷走神经功能,降低术后2d血中超敏肌钙蛋白T含量,改善术后心肌缺血。脊髓电刺激指将电极放置于椎管硬膜外腔后部,电刺激脊髓后传导束及后角感觉神经元,对冠心病性心肌缺血的疗效显著,减少相同运动负荷下ST段下移幅度,加快冠状动脉血流速度,改善心肌供血和心肌供氧,进而减轻患者心肌缺血的程度。
4.2.5 健康教育
健康教育是卫生专业人员和其他人员向患者传授信息以改变其健康相关行为或改善健康状况的过程,是心脏康复的必要组成部分(level1A,GradeA)。健康教育增加了患者心脏康复的知识并促进了行为改变(如提高了心脏康复的依从性、增加了身体活动、更健康的饮食习惯和戒烟),但健康教育与临床症状、药物依从性或社会心理健康无明显关联。健康教育计划的形式和内容因人而异,通常涵盖营养、运动、危险因素控制、社会心理健康、药物管理等多个主题。健康教育的开展形式多种多样,包括健康课堂、家庭教育、团体或个人教育、电话随访等。健康教育应在入院治疗期间尽早进行,贯穿全周期心脏康复治疗体系(level1B,GradeA),应遵循个性化原则,并鼓励患者家属共同参与(level1C,GradeA)。
5 小结
随着我国老龄化趋势的加速,老年人慢性疾病的健康管理负担不断加重,其中冠心病尤为突出,严重威胁老年人群的生命质量和健康。心脏康复已被广泛证明能有效改善心血管危险因素,显著降低老年冠心病患者的心血管死亡率,并提升其生活质量和功能能力。然而,老年冠心病患者的复杂性,包括合并症多、生理机能下降、老年综合征及多重用药等问题,给心脏康复治疗计划的制订和执行带来了显著挑战。在此背景下,老年冠心病全周期康复管理显得尤为重要。
全周期康复管理能够全面考虑老年冠心病患者的个体需求,从疾病的预防、诊断、治疗到康复的每一个阶段,都提供科学、系统的管理和指导。这种管理方式不仅有助于心脏康复计划的顺利实施和持续进行,还能最大限度地提高康复效果,确保老年冠心病患者的安全性和有效性。因此,本研究深入探讨了老年冠心病的全周期康复管理,旨在强调其在提升老年冠心病患者康复效果中的重要性,为临床实践提供科学、实用的指导。
参考文献:略
作者:董安琴
医院:郑州大学第五附属医院
来源:《康复学报》2025年第35卷第3期
声明:
1.本网站所有内容,凡是注明 “来源:心脏康复网”的文字、图片和音视频资料,授权转载时须请注明“来源:心脏康复网”。
2.本网所有转载文章系出于学术分享的目的,版权归原作者所有。如有侵权,请及时联系我们更改或删除。