肥胖症被世界卫生组织公认为是全球最明显同时也最容易被忽视的公共健康问题。目前全球至少有5亿成年人患有肥胖症,且患病率逐年上升。肥胖患者主要死因为心血管疾病、2型糖尿病及部分恶性肿瘤。肥胖仅次于吸烟,已成为可预防的第二大死亡原因。肥胖的流行源于生活方式、健康及环境相关因素的变化,包括不良饮食和久坐不动。有氧运动可减轻体重,同时降低心血管疾病及代谢性疾病的危险因素。心肺运动试验在国内目前主要应用于心肺疾病的诊疗,用于指导心肺疾病患者制定安全有效的有氧运动处方,其应用于肥胖及代谢疾病的研究较少,仅有文献也主要研究运用心肺运动试验检测肥胖患者的心肺功能,国内未见有应用心肺运动试验为肥胖患者制定个体化运动处方的文献。本研究主要通过心肺运动试验测定患者无氧阈值时的心率,确定适合患者的运动强度,并观察基于此制定的个体化精准有氧运动处方对中心型肥胖患者人体成分及代谢指标的影响。
1、资料与方法
1.1 一般资料
本研究经南京医科大学附属无锡人民医院伦理委员会批准(批号:KS2019020),在中国临床试验注册中心完成注册(注册号:ChiCTR1900022948),所有受试者均签署知情同意书。
选取2019年6月至2020年10月在南京医科大学附属无锡人民医院内分泌科门诊初次就诊的中心型肥胖患者。中心型肥胖的诊断依据肥胖症基层诊疗指南(2019年)[5]。纳入标准:①年龄18—65岁之间者;②性别不限;③男性腰围≥90cm、女性腰围≥85cm者;④BMI≥24者(超重者,以腰围诊断中心型肥胖);⑤既往无糖尿病史、无病毒性肝炎或自身免疫性肝炎史者;⑥同意在试验期间采用避孕措施者;⑦能理解并签署知情同意书者。
排除标准:①继发性肥胖患者,包括疾病如甲状腺功能减退、库欣综合征或长期应用导致肥胖的药物等原因者;②准备于试验期间加用保肝、调脂或降糖药物等影响指标评估的措施者;③需要特殊饮食或影响运动的心、肺、脑、肝、肾等器官的慢性疾病者;④患有风湿免疫性疾病、血液系统疾病或有恶性肿瘤病史者;⑤影响心肺运动试验实施的心血管、呼吸系统疾病或神经骨骼肌肉系统疾病者;⑥妊娠期或哺乳期女性者;⑦不能、不愿意或者不同意遵守研究要求者,包括生活方式调整回访和受试者职责。初筛65例,其中血常规显示血小板计数<100×109/L患者1例予排除;肝功能明显异常后明确为病毒性肝炎1例予排除;心脏彩超提示室间隔明显增厚,存在运动风险1例予排除;心肺运动试验测试发现患者ST段明显压低2例予排除。共排除5例,最终纳入符合入排标准的中心型肥胖患者60例,根据有无进行心肺运动试验分为心肺运动试验组(CPET组)和对照组(CON组),每组各30例。
本研究样本量计算基于两干预组之间腰围变化值的最小差异为20%,预期标准偏差为20%。利用PASS11软件计算,预计每组22例参与者的样本量可达到80%的检验效能以检测5%的显著性差异。假定研究对象的失访率为20%,则需样本量N1=N2=22÷0.8=28例。最终两组各纳入30例。
1.2 研究方法
1.2.1研究设计及流程
所有患者初次就诊时均由内分泌科医师采集临床资料,包括性别、年龄、相关病史及用药情况等。所有患者第二天于我院内分泌科代谢中心由专人测量身高、体重、腰围、静息血压;空腹抽取静脉血检测患者血生化指标;于营养科由同一工作人员进行人体成分测定并制定饮食处方;CPET组于康复医学科进行心肺运动试验,同一名康复医学科医生对所有患者制定运动处方。
1.2.2研究质量及安全控制
①研究质量:每例患者的饮食及运动方案均居家执行,由内分泌科医师、营养师、康复科医师为主建立MDT团队,为每例患者建立微信群,群内包括内分泌科医师、营养师、康复科医师、患者本人及家属,采用线上线下相结合的方式进行管理。线上为每日上传三餐饮食图片及运动手环运动相关数据截图。线下每周电话访视一次,每月面对面现场访视一次。根据患者线上上传的饮食及运动情况计算患者依从性,每周要求打卡5天以上提示依从性好,本研究的所有患者在严格管理下均完成研究。②研究安全:由专职康复科医师全程线上线下指导,所有患者均在入组前通过询问病史、症状、体格检查及代谢指标的综合评估,入组时由康复科医师告知运动中注意事项及关节保护策略等,运动方式选择快走较为简单,不要求高强度高危运动,保证了患者的运动安全。
1.3 观察指标的测量
1.3.1 人体学指标测量
身高及体重采用欧姆龙HNH-318身高体重分析仪。患者均于初次就诊和试验12周结束后第二天清晨空腹由我院代谢中心同一内分泌科专职护士用同一台设备测量,身高脱鞋测量,体重留单层衣裤测量,计算BMI。腰围,患者均于初次就诊和试验12周结束后第二天清晨空腹由同一内分泌科专职护士测量,被测者站立,双脚分开25—30cm,脱掉外衣并松开皮带,腹部放松呼气时,卷尺经腋中心髂骨上缘和第十二肋骨下缘连线的中点水平围长。
1.3.2 循环指标测量
静息收缩压、静息舒张压的测量采用欧姆龙BNP-1100U型电子血压计。患者均于初次就诊和试验12周结束后第二天清晨空腹由我院代谢中心同一内分泌科专职护士用同一台设备测量。
1.3.3 人体成分分析
采用韩国进口的人体成分测定仪InBodys10测定患者体脂肪、骨骼肌、内脏脂肪面积、体脂百分比等。所有患者由同一检测者操作,测试要求被测者空腹,取除身上金属物品,光脚站立于测试金属区,双手水平外展握住测试手柄。
1.3.4 血代谢指标
患者均于初次就诊和试验12周结束后第二天清晨空腹采肘正中静脉血10ml,采用全自动生化分析仪检测谷丙转氨酶(alanine amino transferase,ALT)、谷草转氨酶(aspart ateamino transferase,AST)、空腹血糖(fasting plasma glucose,FPG)、总胆固醇(total cholesterol,TC)、甘油三酯(triglycerides,TG)、高密度脂蛋白胆固醇(high‐density lipoprotein‐cholesterol,HDL-C)、低密度脂蛋白胆固醇(low‐density lipoprotein‐cholesterol,LDL‐C)、尿酸等生化指标。糖化血红蛋白(glycosylated hemoglobin,HbA1C)采用高压液相色谱法测定。
1.4 实施过程
1.4.1 饮食处方的制定
所有患者均采用限能量平衡膳食,按标准体重×20kcal计算每日能量摄入量,以蛋白质20%、脂肪30%、碳水化合物50%的比例制定饮食处方。
1.4.2 运动处方的制定
CPET组和CON组均由同一康复医学科医师制定运动处方,询问病史、查体、结合辅助检查排除运动风险后运动处方居家执行。运动处方包括有氧运动处方及力量运动处方,两组患者采用同一力量运动处方,由同一名康复医学科医师教会患者力量运动训练的动作。具体为每周1—2次四肢大肌群及核心力量训练。CPET组通过心肺运动试验精准测定患者无氧阈出现时的心率,记为HRAT,通过佩戴运动手环实现运动心率的监测,运动手环统一为华为手环4,CPET组每例患者均自费购买佩戴,每例患者运动时均将手环佩戴于右手手腕,由同一名康复医师教会患者运动时手环的使用方法。制定有氧运动处方如下:运动方式为快走,运动强度为维持心率在(HRAT±10)次/分,运动时间为每次持续30min—60min(不包含热身及拉伸时间),运动频率为5—7次/周,运动过程为热身运动-基本运动-拉伸运动,运动中注意补水。CON组不进行心肺运动试验,直接由康复医师告知每周5—7次的快走运动,每次持续30min—60min(不包含热身及拉伸时间),运动强度不做限定。
1.4.3 心肺运动试验的实施
测试采用某品牌运动心肺测试仪完成。详细询问受试者病史及个人资料并签署心肺运动试验知情同意书后开始测试。测试采用负荷连续递增的踏车运动方案。系统完成定标后患者佩戴心肺检测装置进行静态心电图、静息血压检测及静态肺通气功能检查,然后调整座椅至适宜高度后坐于功率自行车上,开始3min受试者保持静息至机器各项数据稳定,然后进行3min无负荷热身踏车运动,接着进行负荷运动连续递增(即运动递增期,递增功率为10—30W/min,平均递增功率的选择参考患者预计值、有无运动习惯等,运动递增时间控制在8min—10min),运动中功率自行车的脚踏转速均保持(60±5)r/min,达到终止指征后进行3min无负荷踩车(恢复期)后结束试验。运动全程动态监测患者血氧饱和度、心率、心电图及肺通气指标,每2min测量一次血压。应用V-slope法确定无氧阈。出现下列任一情况则终止试验:①胸闷、气短、心悸或感到疲劳要求终止;②心率达到预计最大心率(220-年龄);③心电图缺血型ST段压低≥1.0mV或出现严重心电不良事件;④运动中血压下降≥10mmHg或严重过高血压反应(如收缩压>220mmHg);⑤踏车速率无法维持60r/min。CPET组30例均顺利测得无氧阈值。
1.5 统计学分析
采用SPSS22统计软件,计量资料符合正态分布的连续变量以均数±标准差表示,组间各指标均数比较采用独立样本t检验,组内各指标干预前及干预12周均数比较采用配对样本t检验,P<0.05为差异具有显著性意义。
2、结果
2.1 CPET组与CON组的基线资料比较
两组患者性别构成、年龄及基础体重、身高、腰围、血压、人体成分等指标差异无显著性意义(P>0.05)(表1)。

2.2 两组患者干预12周结束时各项指标与基线的变化结果
2.2.1 体重变化
两组患者干预12周后体重较干预前均明显下降,组内前后比较差异有显著性意义(P<0.05)。CPET组干预后体重下降更明显,CPET组的体重变化值跟CON组相比差异具有显著性意义(P<0.05)(表2)。
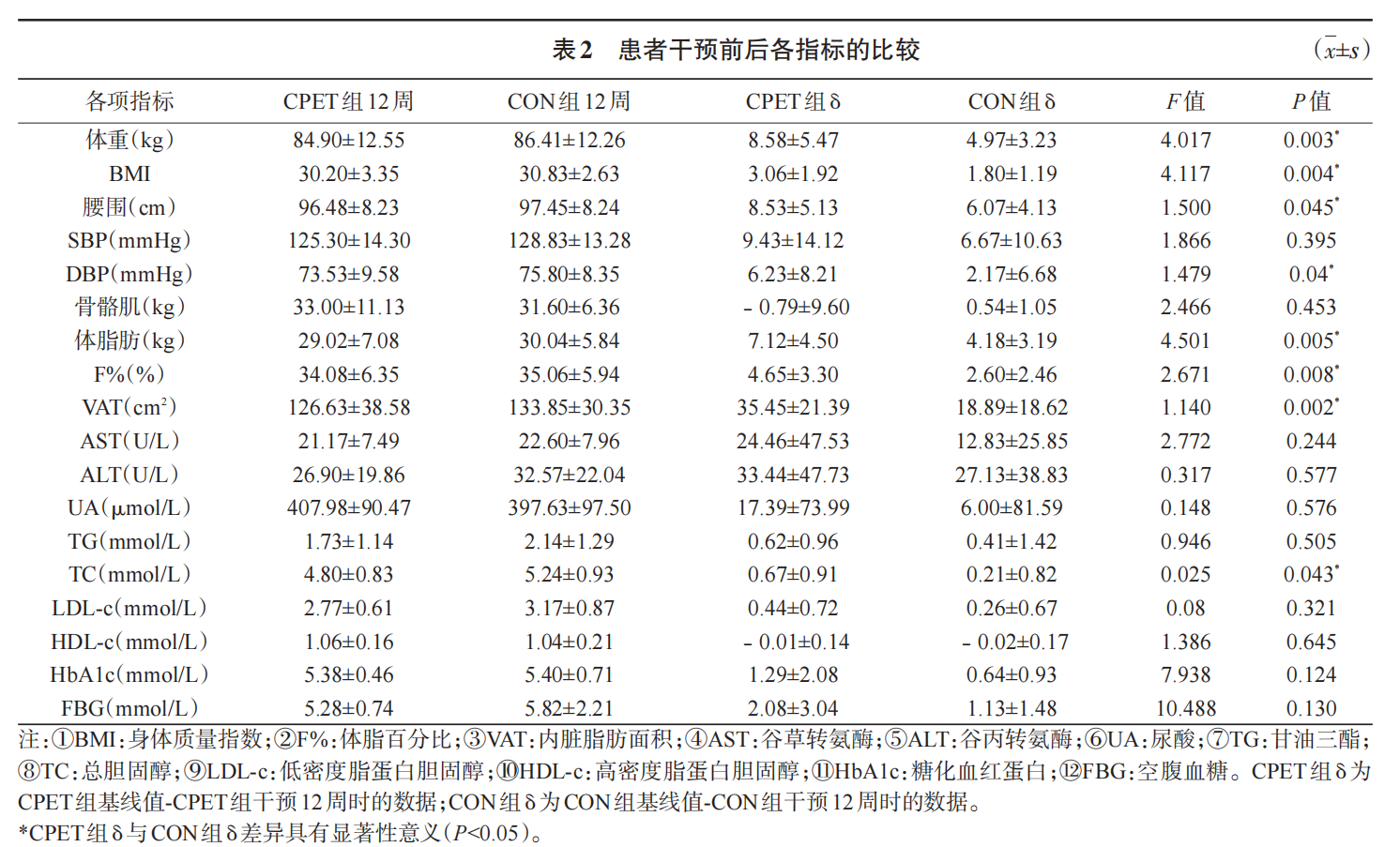
2.2.2 腰围变化
两组患者干预12周后腰围均明显下降,组内前后比较差异有显著性意义(P<0.05);干预12周后两组腰围变化值差异明显,CPET组腰围下降幅度明显优于CON组,差异具有显著性意义(P<0.05)。
2.2.3 血压变化
两组患者干预12周后静息收缩压、舒张压均明显下降,组内前后比较差异有显著性意义(P<0.05);干预12周后两组血压变化值差异明显,较CON组相比,CPET组血压下降幅度更明显,静息舒张压差异具有显著性意义(P<0.05)。
2.2.4 体成分变化
两组患者干预后体脂肪、内脏脂肪面积、体脂百分比均明显下降,组内前后比较差异有显著性意义(P<0.05);组间比较,CPET组体脂肪、体脂百分比及内脏脂肪面积下降更显著,3项指标干预前后变化值两组比较差异有显著性意义(均P<0.01);干预后cpet组骨骼肌较干预前有所增加,con组较干预前骨骼肌轻微减少,组间比较差异无显著性意义(p>0.05)。
2.2.5 代谢指标变化
两组患者干预12周后各项代谢指标改善明显,组内前后比较差异有显著性意义(P<0.05);组间比较,CPET组各代谢指标改善明显优于CON组,其中总胆固醇下降在CPET组跟CON组相比差异具有显著性意义(P<0.05),而其它各项指标数值变化在试cpet组较con组更明显,但差异未达显著性意义(p>0.05)。
3、讨论
我们的研究结果表明,基于心肺运动试验精准测定运动强度制定的有氧运动处方和常规运动处方都能对中心型肥胖患者的人体成分、代谢指标和循环系统带来积极改变。相比而言,前者效果更佳。同时我们的研究也说明,经过12周的运动训练就能使中心型肥胖患者获益。
3.1 精准运动处方对中心型肥胖患者人体成分的影响
本研究中两组患者体脂肪总量、体脂百分比、内脏脂肪面积都跟入组前相比显著降低,这与SanalE等的研究结果一致,说明运动确实能改善中心型肥胖患者的人体成分。运动是总能量消耗中变化最大同时又最容易改变的部分,可以明显提高代谢率,促进脂肪量和体重的减少。有氧结合力量训练可以通过减少体内总脂肪和内脏脂肪来有利地改变身体成分,这对于中心型肥胖的治疗至关重要。在我们的研究中,CPET组患者的体脂肪总量、体脂百分比、内脏脂肪面积、体重(以及BMI)及腰围改善更明显,同时,CPET组骨骼肌总量有所增加,CON组骨骼肌总量稍微减少。其中,腰围反映了内脏脂肪组织的堆积,是心血管疾病的独立危险因素,与BMI相比,能更好地预测肥胖相关健康风险。我们的试验结果与WillisLH等的研究相吻合。我们考虑这种差异与两组患者的有氧运动处方中运动强度不同有关,两组患者力量运动处方相同,有氧运动处方中运动频率、运动时间、运动注意事项都相同,CPET组通过心肺运动测试获得燃脂心率,从而给予个体化精准运动强度,CON组没有运动强度的限制。这说明两种不同强度的运动都能降低中心型肥胖患者心血管疾病的风险,同时,心肺运动测试过程中全程实时监测了患者从安静状态逐渐增加负荷直至力竭的动态心电图及动态血压,可以实时提示测试中的不良事件如ST段压低、室性早搏、肺功能低下等,根据测试结果制定运动处方时避免了运动风险,更好地保证了患者的安全。所以,我们认为基于心肺运动试验制定的运动处方更安全有效。
3.2 精准运动处方对中心型肥胖患者代谢指标的影响
美国心脏协会指出,中心型肥胖与代谢综合征以及与其他健康相关的危险因素有显著联系。中心型肥胖与心血管疾病发病率较高和全因死亡率增加相关。本研究中,两组患者经运动训练后代谢指标均较干预前明显改善,这与以往文献证据相一致。ChangGR等发现运动训练可以降低肥胖小鼠空腹血糖、增强胰岛素敏感性和胰腺β细胞功能。缺乏运动被认为是2型糖尿病和其他代谢性疾病的潜在危险因素,而运动(尤其是有氧运动)可能会增强脂肪氧化,这与肥胖症患者的胰岛素敏感性改善相关。也有大量证据表明,有氧耐力训练可以控制血糖、改善内皮功能、提高肾小球滤过率、改变脂蛋白粒径、提高高密度脂蛋白浓度并提高生活质量。AST、ALT是检验肝功能的重要血液指标,有研究发现,有氧运动可以降低非酒精性脂肪肝患者的AST、ALT,其机制是运动可减重、减少脂肪在内脏组织如肝脏的沉积,促进肝脏脂肪酸氧化,维持脂肪组织的线粒体功能,减轻肝脂肪变性。本研究中,两组患者干预后AST、ALT均较干预前明显下降,CPET组下降更多,但组间差异不显著。唐宇等研究发现,有氧运动联合力量训练可增强高尿酸血症患者肾脏对尿酸的排泄,本研究中两组患者饮食方案相同,嘌呤摄入相当,两组患者运动干预后血尿酸均有下降,结果与文献一致。力量训练可以增加肌肉力量、防止衰老导致的肌肉减少症、保持骨矿物质密度和减少体内脂肪。从绝对值上看,CPET组的各项代谢指标改善更明显,这与CPET组通过心肺运动试验制定的精准有氧运动处方相关,CON组虽然也进行了每日快走,但运动强度不能明确。本研究中两组患者代谢指标较干预前降低显著,但组间差异不明显,考虑可能的原因为:①对照组虽然有氧运动强度不确定,但两组有氧运动强度都不高,而低中强度的有氧运动都能对代谢产生积极影响;②代谢指标的改善较缓慢,本研究干预周期不足。因此,后期研究可考虑延长干预周期观察组间差异。
3.3 精准运动处方对中心型肥胖患者循环系统的影响
本研究中,两组患者的运动训练对循环参数都产生了积极影响,两组患者静息SBP和DBP都有所降低,其中CPET组静息SBP和DBP的下降更显著。静息SBP和DBP是公认的适用于心血管疾病的标志物。BerentR等对心血管疾病患者进行耐力结合力量训练后也发现,静息DBP、静息SBP和静息HR均降低。MoraesWM等在老年高血压患者中进行耐力结合力量训练后获得了有关静息SBP和静息DBP的类似结果。SealsDR等研究表明,血压轻度升高的绝经后妇女进行常规耐力训练12周后,其静息SBP和静息DBP也基本恢复正常。这与本研究结果一致。既往文献证明,长期的运动训练确实可提高患者自主神经系统的活性,促进内皮细胞释放一氧化氮,舒张外周血管,从而降低血压,同时还可使心肌收缩力增强,提升左室功能。
3.4 心肺运动试验应用于中心型肥胖患者的价值
精准有氧运动处方依据无氧阈值出现时的心率来确定运动强度。无氧阈是指人体在递增负荷的运动过程中能量消耗从有氧代谢转为由有氧代谢和无氧代谢共同供应的转折点,在心肺运动试验的九宫格图表中,可以通过V-Slope斜率法直接测定患者的无氧阈值。文献研究表明,无氧阈是个体化运动处方中运动强度的推荐指标,基于无氧阈值能精准指导有氧运动处方的制定。随意有氧运动不限定患者运动的强度。
人体在运动过程中,随着运动强度的增加,机体的总能量消耗随之增加,供能物质参与比例也随之变化。糖参与供能的比例随运动强度的增加而增加,脂肪参与供能的比例则随运动强度的增加而减少。当机体运动强度达到无氧阈值时,肌肉收缩的能量供应主要由有氧氧化供能系统提供,此时脂肪的氧化量和脂肪参与的供能量最大,为运动改善代谢状态提供了最适宜的运动强度。而超过无氧阈值后的运动强度则以无氧供能为主,由于肌细胞内乳酸的生成一定程度上抑制了脂肪氧化酶系统的活性,因此不利于脂肪动员。明显低于无氧阈值的运动强度又无法充分调动碳水化合物和脂肪的供能,能量消耗十分有限,也无法达到运动减重的效率。因此,运动减重时的运动强度以无氧阈值水平附近为佳。本试验中,CPET组采用的运动强度为(HRAT±10)次/分,因此运动效率优于CON组。肥胖症患者在运动减重前进行心肺运动试验测试,一方面测试中完成了全程的动态心电图、动态血压以及动态血氧饱和度的监测,保证了患者运动过程的安全,避免运动减重过程中心肺不良事件的发生;同时通过气体代谢参数测定其无氧阈值可以选择适宜的运动强度、确保运动减重的最佳效果。
本研究的临床意义在于通过对中心型肥胖患者制定并执行精准的有氧运动处方后,患者的人体测量参数、身体成分、代谢指标及循环系统功能均有更好的改善,让患者的人体成分结构朝着更健康的方向改变,同时保证了患者运动的安全性及高效率。
本研究的局限性:①纳入该研究的样本量偏小;②研究周期较短,两组患者仅观察了12周,而代谢指标的变化相对较慢,需要更长周期的随访;③该研究为单中心临床研究。因此,未来应考虑进行大样本的长周期多中心研究,以得出更准确的结论,同时对精准运动干预改善体成分及代谢指标的确切机制,还需要进行动物及细胞层面的基础研究。
参考文献:略
作者:邓淑坤[1]袁鹏[1]周群燕[2]任烨[3]吴文君[3]
作者单位:南京医科大学附属无锡人民医院康复医学科[1]南京医科大学附属无锡人民医院营养科[2]南京医科大学附属无锡人民医院内分泌科[3]
来源:中国康复医学杂志2023年第38卷第2期
声明:
1.本网站所有内容,凡是注明 “来源:心脏康复网”的文字、图片和音视频资料,授权转载时须请注明“来源:心脏康复网”。
2.本网所有转载文章系出于学术分享的目的,版权归原作者所有。如有侵权,请及时联系我们更改或删除。