2020年1月30日,WHO宣布将新冠肺炎疫情列为国际关注的突发公共卫生事件。据流行病学统计数据显示,新冠合并心血管疾病患者比例较高,合并心血管疾病的病死率明显高于普通患者,新冠病毒感染可通过多种机制影响心血管系统。5月28日,在第十四届东方心脏病学会议的心脏康复论坛上,来自上海市第六人民医院心内科的沈成兴教授、复旦大学附属中山医院的黄浙勇教授、复旦大学附属华东医院的郑洁皎教授、上海市杨浦区市东医院的周明成教授、四川大学华西医院的喻鹏铭教授为我们带来新冠病毒与心血管用药的主题报告。几位教授主要从新冠病毒的特点、新冠病毒心脏损害以及新冠病毒与心血管用药等方面展开了阐述。
图1 第十四届东方心脏病学会议 心脏康复论坛 Session1
新冠病毒可致全身性损伤
新冠病毒的传染性令人意外,其传染性与埃博拉病毒类似,由于新冠病毒具有感染宿主的主要蛋白Spike,并且具有单链RNA结构而呈现易突变性质,这样的结构特点预示着新冠病毒来者不善。同SARS相比,新冠病毒的传染性较强,但死亡率较低,主要在于人们的防护意识逐渐提高。
新冠病毒感染可导致全身性炎症反应,如出现咳嗽、咳痰、乏力、头痛以及低氧造成的问题,重点是呼吸道系统的疾病,主要表现为病毒感染的所有症状,如喉咙痛、病毒性肺炎,造成肺毛玻璃改变、肺实变等,同时也会侵袭免疫系统。其中心血管损伤是新冠肺炎的主要特征之一,20%~30%的住院患者出现心脏损伤表现,死亡患者中40%是由于心血管事件造成,具有CVD基础疾病的患者往往死亡率高。
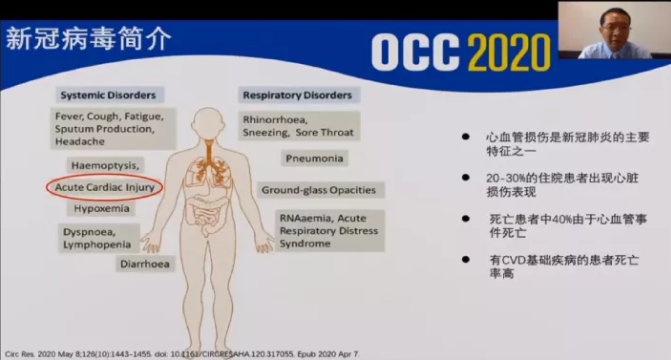
图2 新冠病毒致全身性损伤
新冠病毒的心脏损害特征
新冠病毒患者的心脏损害过程主要分为三个阶段:早期主要是普通感冒的病毒反应,中期以肺部感染为主,末期会因炎症风暴造成心脏等多器官损伤。新冠病毒患者发生心脏损害后多表现为胸闷、心悸、心律失常(早搏、传导阻滞、心动过速)等症状,血项检测出C-TnT升高、D-二聚体升高并发生凝血功能障碍,CT也可显示出心脏炎症。
新冠病毒感染造成心脏损害主要具有以下几个机制:
①免疫机制:发生炎症风暴;
②病毒造成的直接心肌损伤;
③呼吸系统衰竭造成血氧不足。
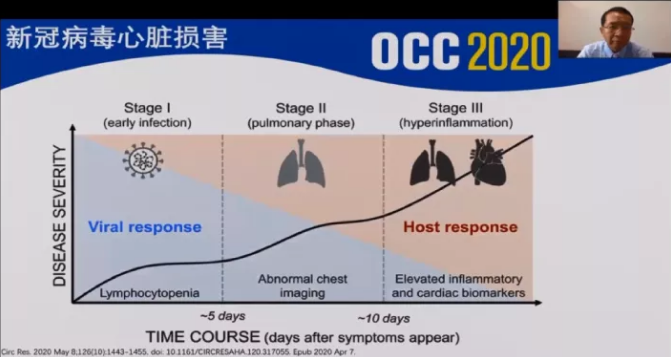
图3 新冠病毒心脏损害的三个阶段
新冠肺炎与心血管用药
多数新冠肺炎患者合并心血管疾病是由于存在高血压、冠心病、心力衰竭以及心律失常等,治疗药物主要采用ACEI/ARB、CCB、抗凝药、他汀类药物、抗心律失常药物、利尿剂等。
①ACEI/ARB:在新冠病毒早期感染阶段,是否使用ACEI曾受饱受争议。因为新冠病毒的主要蛋白Spike存在ACE2靶点,易与ACE2结合从而侵袭肺部,所以使用ACEI可能会增加ACE2的表达。然而,目前已有多项研究发现对于新冠肺炎患者,ACEI/ARB仍然是安全有效的。
②CCB:CCB可通过抑制钙离子内流减少肺部的损伤,降低细菌感染,是在未服用抗病毒药物前推荐使用的药物,也是新冠肺炎患者降压治疗的主要药物。
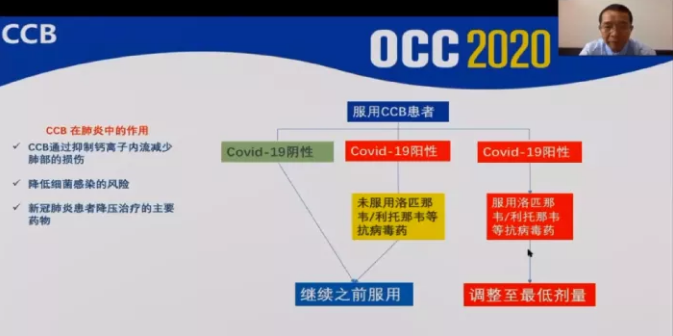
图 4 CCB在新冠肺炎中的治疗
③抗凝治疗:新冠肺炎患者会发生血管内皮受损并激活凝血系统造成凝血系统障碍,所以抗凝治疗非常重要。不建议将利托那韦等抗病毒与非维生素K依赖的口服抗凝药及华法林联合应用,合并心房颤动的患者在抗病毒治疗期间应谨慎,建议适当增加出凝血时间的检测次数,而无相关禁忌症者可继续之前治疗方案。
④他汀治疗:新冠肺炎患者往往出现不同程度的肝功能异常,重症患者50%有不同程度的肝功能损伤,部分患者会有不同程度的肌痛。他汀类药物对肺炎患者的住院时间或住院死亡率并无改善,且与病情的严重程度无关。因此,重症新冠肺炎患者不建议使用他汀类药物来预防心血管事件,洛匹那韦等抗病毒治疗的患者建议参照最新的他汀使用指南调整用药至最低剂量。

图5 新冠病毒与心血管用药
⑤β受体阻滞剂:新冠肺炎合并的心功能不全起病急、发展快、血流动力学不稳定时,不建议使用β受体阻滞剂;抗病毒药洛匹那韦等有减慢心率的副作用,应避免与β受体阻滞剂联合应用,但以下情况可考虑应用:
• 肥厚梗阻性心肌病、冠心病等患者:根据血流动力学和心功能情况,继续或减量应用;
• 出现交感神经电风暴患者:考虑应用艾司洛尔等短效静脉制剂;
• 使用β受体阻滞剂控制心室率的快速性房颤患者:建议减量或改用洋地黄制剂。

图6 上海交通大学附属第六人民医院 沈成兴教授
由此可见,新冠肺炎患者病情往往较复杂,可能本身合并基础疾病,也可能会新发合并症,因此在治疗过程中往往用药较多,尤其是在使用抗病毒药物治疗时,应避免用药之间存在相互作用,需要重点观察并注重调整。
声明:
(本网站所有内容,凡是注明 “来源:心脏康复网”的文字、图片和音视频资料,版权均属于心脏康复网所有,非经授权,不得转载。授权转载时须注明“来源:心脏康复网”。本网所有转载文章系出于传递更多信息、分享更多学术内容的目的,转载仅做学术观点分享,版权归原作者所有。如有侵权,请及时联系我们更改或删除。)