主动脉瓣狭窄(aortic stenosis,AS)是常见的心脏瓣膜病,随着全球老龄化进程的加剧,发病率明显升高,发达国家75岁以上人群重度AS发病率超过4%。与西方国家不同,我国AS发病率在65~74岁年龄区间为0.75%,其中重度AS为0.54%,患者基数约600万;≥75岁人群为0.89%,重度AS为0.57%,患者基数约450万。China-DVD研究分析了8929例年龄>60岁的患者,AS的患病率占5.1%;在有症状的重度瓣膜病患者中,仅有37.3%的患者接受了瓣膜干预治疗,干预率随着年龄的增长而显著下降。PARTNER系列研究显示,经导管主动脉瓣置换术(transcatheter aortic valve replacement,TAVR)显著降低AS患者5年全因死亡率,并从外科高危患者向中低危患者拓展。经过10余年的发展,全球TAVR治疗已经完成超过100万例。2021年ESC瓣膜病管理指南将TAVR提到了与SAVR同等重要地位,均为Ⅰ类推荐。考虑到欧美指南和我国专家共识对接受TAVR患者年龄层的推荐,老龄、肌少症、营养状态差且多病合一的身体状况是中国AS患者的主要特征,因此在TAVR术前对患者进行详尽、系统的评估,决定患者术后如何循序渐进地进行心脏康复治疗(cardiac rehabilitation,CR),尽可能改善患者的体力活动水平和生活质量尤为重要。CR作为心血管疾病(Cardiovascular disease,CVD)患者治疗与恢复的重要一环,提供了在急性期、稳定期、维持期的“全生命周期”生理、心理及社会生活中的科学管理概念。首都医科大学附属北京安贞医院心脏瓣膜病介入中心围绕瓣膜病患者的诊治特点,建立“VITAL”的管理理念,包含:V,Valvular heart center(以治疗心脏瓣膜病为核心);I,Interdisplinary integration(多学科交叉整合);T,Transcatheter valve intervention(经导管瓣膜干预)A,Advanced scientific evaluation system(先进的科学评价体系);L,Life cycle patient’sheal thcare(患者全生命周期健康关护)。其中科学评价体系和全生命周期管理是践行CR的主要依据,旨在为TAVR患者带来更多的临床获益。本文拟在以国内外TAVR患者心脏康复方案为基础,结合我国医疗模式和现有经验,探索TAVR患者的优化康复方案。
一、 围术期TAVR心脏康复方案
心脏康复医学是以运动医学为核心,综合营养学、心理和睡眠医学的多学科交叉学科,目的是在心血管疾病患者药物和手术干预的基础上,优化运动方式、饮食搭配、调节心理状态和睡眠质量,指导戒烟忌酒等多种危险因素的管理类学科。经过多年的实践检验,CR已被欧洲心脏病学学会(ESC)、美国心脏协会(AHA)、美国心脏病学学会(ACC)列为心血管病预防与治疗的Ⅰ级证据推荐。目前,心脏康复的标准模式包括院内Ⅰ期康复、院外早期Ⅱ期康复(门诊或心脏康复中心)和院外长期Ⅲ期康复(社区或居家心脏康复),贯穿心脏疾病患者防治的始终。对于拟行TAVR的重度AS患者,尤其重要的是进行术前预康复、术后监护病房康复和术后普通病房康复,可显著降低TAVR患者手术的风险和不良预后发生率。
二、预康复
根据2020年《经导管主动脉瓣置换术后康复专家共识》,术前预康复包括康复宣教、临床综合评估和康复干预三部分,以帮助患者增强功能储备,更好的接受手术应激。有研究表明,院前居家康复能够降低冠脉搭桥术和换瓣术后并发症发生率、缩短住院时间、改善虚弱程度、提高6分钟步行距离等。然而在目前的临床实践中,我们经常遇到以下几个问题:(1)术前对患者的体能状况评估不充分;(2)预康复时间有限(一般2~4d),未能达到患者运动、营养、睡眠等预期状态;(3)低危患者康复训练缺乏标准化运动处方,高危患者通常存在“不敢动”或“不配合”等问题。针对以上问题,首都医科大学附属北京安贞医院瓣膜介入中心康复小组将综合评估和康复干预提前至门诊首诊中,对每例AS患者能否进行运动康复给与路径指导(图1),以改善体能状态、饮食配比、心理和睡眠状态为主,对中、低危AS患者,加以呼吸模式训练,低强度热身、有氧、抗阻、恢复运动,强度以不诱发症状为阈值,并建议患者全程佩戴便携式监测设备。对于高龄、虚弱、营养状态差和肌少症、超声心动图提示低流速低压差的重度AS患者,以呼吸模式训练、气道廓清训练、床上转移训练为主,加强宣教,告知患者手术的方式和入路及康复训练的必要性和风险。首次康复训练会由临床医生和/或物理治疗师全程指导,综合评估患者的运动过程中的精神状态和体适能状况。
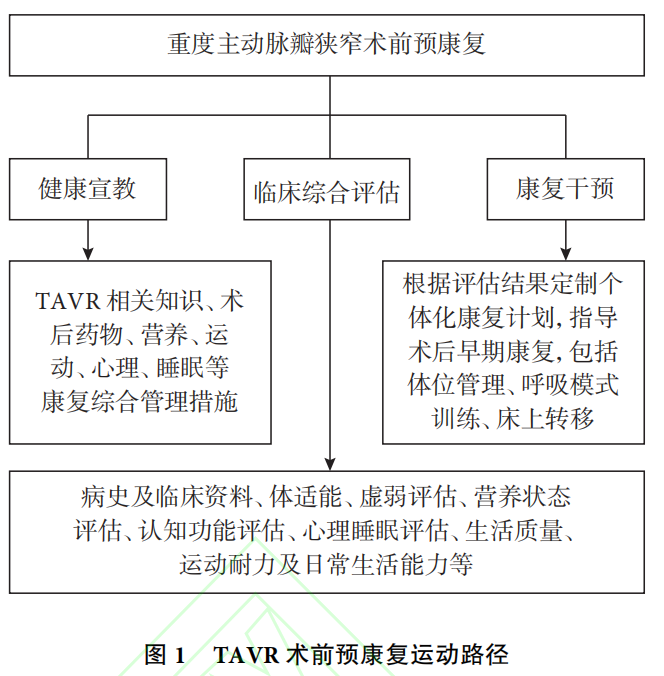
我们采用堪萨斯城心肌病问卷(Kansas City Cardiomyopathy Questionnaire,KCCQ)、日常生活活动能力样表、6分钟步行试验、虚弱量表综合评估患者情况。我们认为有虚弱综合征或6分钟步行试验高危的患者,在进行预康复运动时要慎重。对于夜间睡眠呼吸障碍的评估可分为两个步骤,首先通过简单的问卷调查(the STOP-Bang questionnaire)评估患者睡眠障碍的风险,然后对于高危患者在必要时进行TAVR术前客观的睡眠监测,依据AS患者心功能及夜间监测耐受情况予不同级别(Ⅱ~Ⅳ级)单夜/连夜睡眠筛查方案。
入院前预康复的实施需要依托患者数据系统平台,将患者的信息和入院前康复计划和实施情况延续到入院后,目的是在保证患者安全的情况下尽可能延长预康复的时间。
目前院内预康复主要以进一步调整患者整体情况,尽可能达到术前最佳状态,以提高手术的耐受性。同时,根据患者的个体化特点制定术后康复方案,与患者交流早期运动康复的益处和必要性,教会患者呼吸方式和床上转移动作等。一般情况下,对无症状或轻症状的患者和既往保持运动习惯的患者,可进行低强度有氧运动,避免爆发式或竞技性体育运动,运动强度根据“自我主观劳累用力程度Borg评分”来评估自身运动能力。对于有睡眠障碍的患者,评估后予睡眠卫生教育、合理的睡姿和体位以及睡眠用药指导。
三、术后监护病房康复
对TAVR术后的患者,我们将术后康复提前至术后2h。在充分评估生命体征、精神状态、交流互动、肌力检查、疼痛评估、手术入路、是否植入起搏器等情况,遵循“评估-运动训练-再评估”的原则,在心电血氧监测下进行呼吸训练和床上肢体训练。2h康复包括:呼吸训练、上肢和下肢(非穿刺肢体)关节活动;6h康复包括:体位管理、关节活动;12h包括:体位管理、关节活动、低强度床上抗阻运动。每一个康复训练环节都由临床医生和康复医生共同评估完成,根据患者自感劳累程度(rating of perceived exertion,RPE)的判断,进行适当的、复合个体化的康复动作,最大程度保护患者的安全。首都医科大学附属北京安贞医院宋光远教授团队创立“All in One极简术式”,使得单动脉入路、单血管入路技术更有利于术后早期康复的实施,患者配合度高,为增加运动强度、尽早出院回归家庭生活做准备。
四、术后普通病房康复
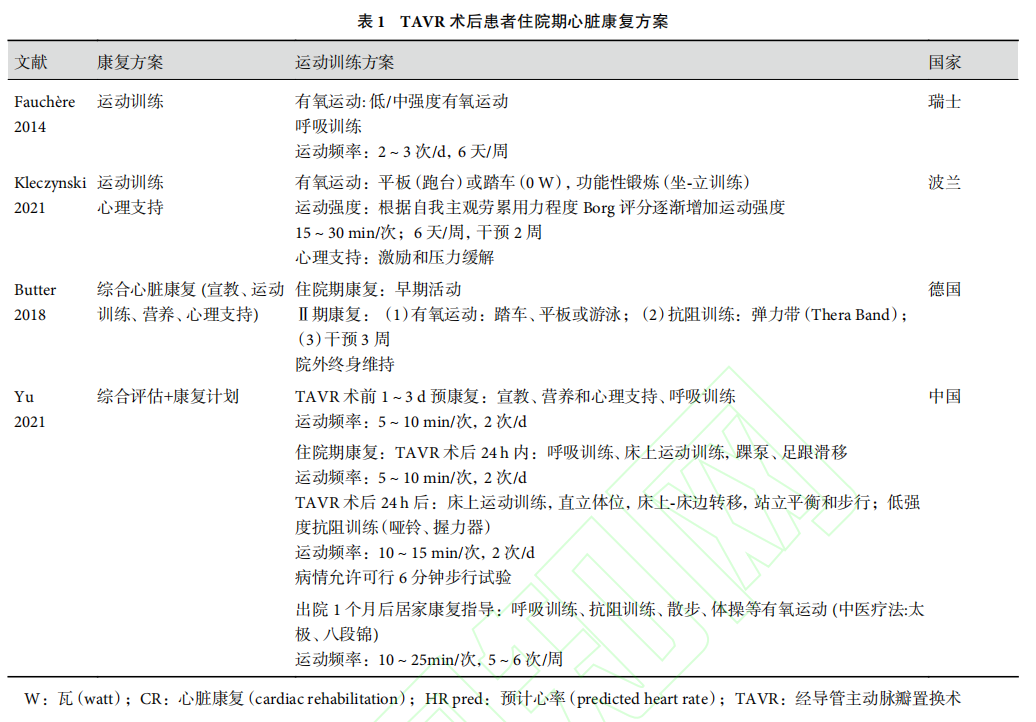
TAVR术后患者在转入普通病房后,可延续监护病房的运动康复,并在此基础上增加平衡训练、缓慢步行、低负荷抗阻训练等。对运动耐力较差的患者,可在辅助设备的帮助下,进行踏步训练。大部分患者恢复较好,可进行6分钟步行试验以预测最大运动耐量(需注意手术穿刺部位情况),制定出院后运动康复处方和随访计划(表1)。
五、院外早期(Ⅱ期)和长期(Ⅲ期)康复
5.1 院外早期康复
Ⅱ期康复处方是基于出院前宣教、营养和运动指导、心理睡眠调节之上的指导方案综合建立的。这与患者的康复依从性、自身合并症、家庭成员关系、运动环境等密切相关。在新冠疫情的影响下,患者更倾向选择居家自行康复训练,这就导致:(1) 运动强度、持续时间、运动方式可能不规范,效果不达标;(2)缺少康复师的指导;(3)缺少监护设备和运动器械的辅助。因此在出院时的康复处方和通过网络平台的康复指导尤为重要。
目前安贞医院心脏瓣膜病介入中心采取远程居家康复随诊方式:
(1) 运动训练:以推送图文或视频为主,远程指导有氧运动联合抗阻训练。起始每周2~3次(60~90min),包含热身、有氧、无氧和恢复运动。制定运动强度:有氧运动根据运动心肺负荷试验(cardiopulmonary exercise test,CPET)的诱发症状对应的强度、≤70%预测心率或70%~85%最大心率值,或40%~70%峰值摄氧量(PeakVO2)或基于自我主观劳累用力程度Borg评分进行。抗阻训练则根据30%~50%1RM、或50%~60%1RM(30%1RM起始)或基于Borg评分进行,抗阻训练的主要方式是弹力带(TheraBand)和哑铃。其它运动方式包括平衡训练、呼吸训练、核心训练,但需要在家人的陪护下进行。如在运动中出现不适症状,可立即反馈给临床医生/康复师。
(2) 药物指导:对患者在服用医嘱药物过程中出现的不良反应、依从性、疑问等给与及时的指导。
(3) 营养管理:优化患者的饮食结构,依据营养科医生的会诊建议设置患者“每周食谱”,在门诊随诊时监测患者的体重、血红蛋白、血清蛋白等指标。
(4)心理睡眠支持:TAVR术后循序渐进的运动和规律科学的饮食能够增强患者在体能上回归正常生活的信心。此外,心理学专家、临床医护人员和家人的陪伴与语言鼓励能够缓解患者的心理压力。对于焦虑或抑郁状态的患者,必要时予以对症治疗。参考慢性心力衰竭康复专家指导意见,基于睡眠评估量表和/或睡眠监测严重程度,制定睡眠干预方案,必要时启用正压通气治疗。
(5)规范的门诊随诊体系:TAVR术后患者的门诊随诊时间建议为第1个月、3个月、6个月、12个月,此后每年复诊。随诊内容包括:患者症状、体征、危险因素控制情况、生物标志物检测、影像学检查、药物调整、生活能力、营养状态、饮食结构、运动强度、心理睡眠情况、KCCQ、6分钟步行试验等,依据评价结果综合调整患者的状态。
目前有研究报道TAVR患者居家心脏康复的安全性和可行性(表2)。虽然居家CR缺乏对运动强度的有效监督机制,我们希望能够借助互联网平台和便携式心电监护设备,实现远程康复指导的意义,这需要进一步研究以确定其有效性和安全性。

5.2 院外长期Ⅲ期康复
大多数患者因康复成本、交通不便、医疗资源分配不均等问题,往往难以实现在监督下长期规范的康复治疗,特别是在新冠疫情防控的背景下,居家康复因其较高的可行性、安全性及有效性等特点受到日益广泛关注。然而,居家CR也存在一些局限:
(1)在没有医护监督的情况下,患者对自身疾病状况的认识和如何增进自我效能的决心直接影响居家康复的效果;(2)患者疾病的发生发展和持续时间影响康复的依从性,例如疾病基线痛苦程度高以及生活影响程度大的患者对康复的主动性和依从性高,但随着患者康复治疗时间的延长,依从性会逐渐变差;(3)患者既往的运动习惯影响居家康复治疗的效率。
与此同时,社会和家庭的外在因素也对居家CR有一定影响:(1)家人的陪伴、监督和鼓励对患者进行处方规定的康复强度和时间具有重要作用;(2)康复环境的交互性和趣味性可以促进患者的依从性,提高居家运动的吸引力。如今基于虚拟现实或通信科技的新技术为增强康复效率提供了新的平台,可以实现实时监测并及时反馈。我中心正在进行尝试并验证远程康复指导有效性;(3)医患合作关系有利于患者康复治疗的依从性。
TAVR在全球的应用越来越普及,住院期和Ⅱ期CR可显著提高患者的运动能力,已被指南和共识推荐(表3),但TAVR术后心脏康复的研究很少,存在问题仍然是TAVR患者心功能改善程度与运动能力匹配存在明显的个体差异,同时营养状态差、医患双方对康复的认识不足、经验有限等原因,也是造成CR参与率较低的主要原因。详尽的院内评估和可穿戴设备技术的发展为Ⅲ期居家康复提供可行性基础。而TAVR术后居家心脏康复的安全性方面,目前研究和临床实践均未发生与CR相关不良事件。

五、展望
TAVR患者的“全生命周期管理”不仅仅包括瓣膜层面的手术技术和影像学的精准评估,还有覆盖患者术前、术后以及长期康复管理等科学的、全面的随诊指导。基于医患端移动电子病历、随访提醒、远程康复指导、可穿戴设备的预警监测等等,从过去的“患者就诊需到医院”的“点对点”医疗模式,发展到未来高效耦合医疗服务与患者需求的“全生命周期管理”模式,为高龄、多合并症、虚弱的重度AS患者提供多学科融合的治疗方式,提高TAVR患者的整体获益。
有关TAVR患者心脏康复的思考:(1)TAVR预康复对患者顺利过度到术后康复直至出院有潜在获益,但如何在确保安全的情况下优化危险分层,制定预康复方案,仍有进一步研究的价值;(2)在后疫情时代,如何借助网络数据平台和通信工程指导居家康复、制定调查问卷、促进TAVR术后患者整体功能的恢复(心肺健康、肌肉健康、平衡和灵敏性健康、柔韧性健康)、虚弱、肺功能、生活质量、精神状态等),需要更多探讨和研究。
参考文献(略)
作者:刘然,严婷婷,陈琪,姚晶,刘新民,罗太阳,苑飞,吴文辉,阴頳茜,卢志南,宋光远
作者单位:首都医科大学附属北京安贞医院心脏瓣膜病介入中心
文章来源:中国胸心血管外科临床杂志2022年12月第29卷第12期
声明:
1.本网站所有内容,凡是注明 “来源:心脏康复网”的文字、图片和音视频资料,授权转载时须请注明“来源:心脏康复网”。
2.本网所有转载文章系出于学术分享的目的,版权归原作者所有。如有侵权,请及时联系我们更改或删除。